Rutura do epitélio pigmentar da retina (RPE)
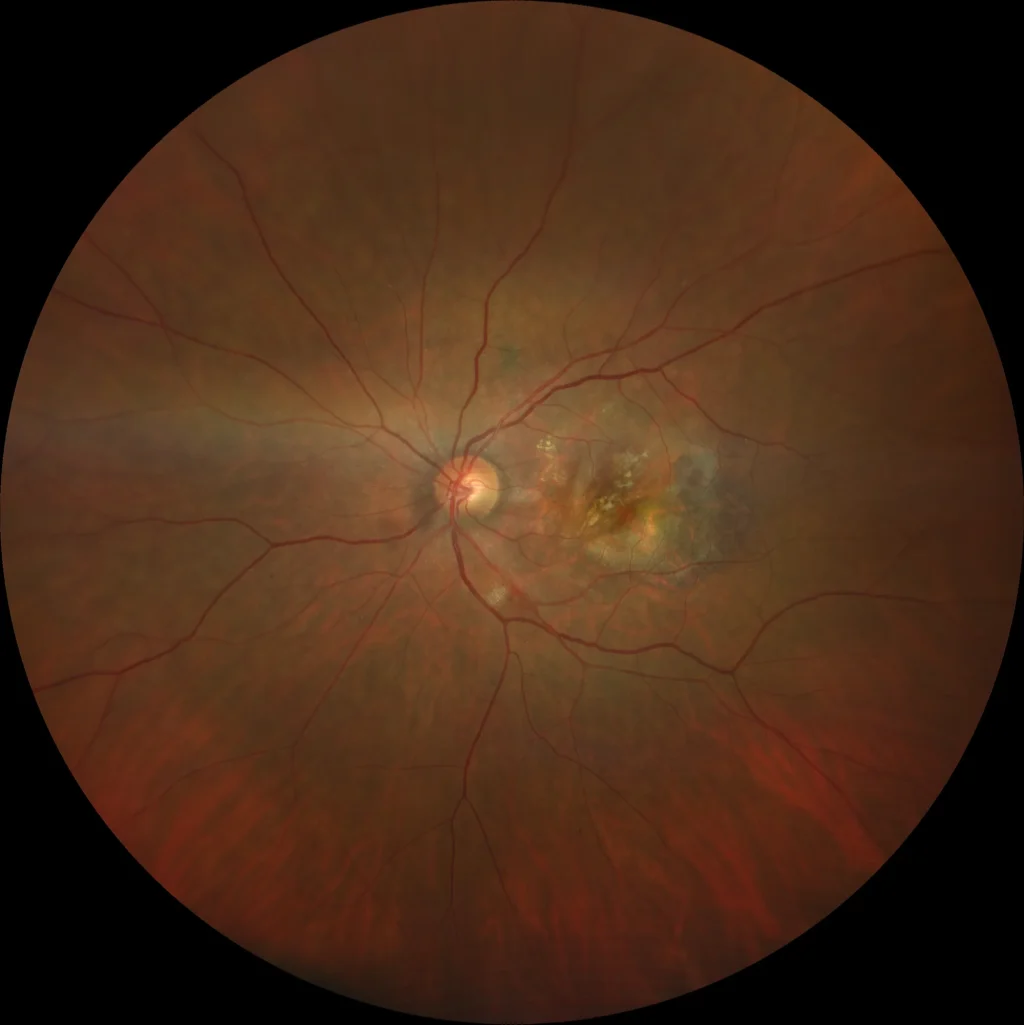
(A)OI: DMRI neovascular com laceração do EPR. Observa-se que a zona temporal à lesão, atingindo a fóvea, é composta por uma área de EPR desnudado (de cor negra e com vasos da coroideia), onde não existe EPR, uma vez que este se retraiu para a zona nasal quando foi rasgado. Na zona nasal da lesão, existe um EPR retraído e dobrado de cor castanha mais escura. A tração da membrana neovascular num dos bordos da PED provoca a rutura do EPR, fazendo com que este se retraia e dobre para o lado contralateral.
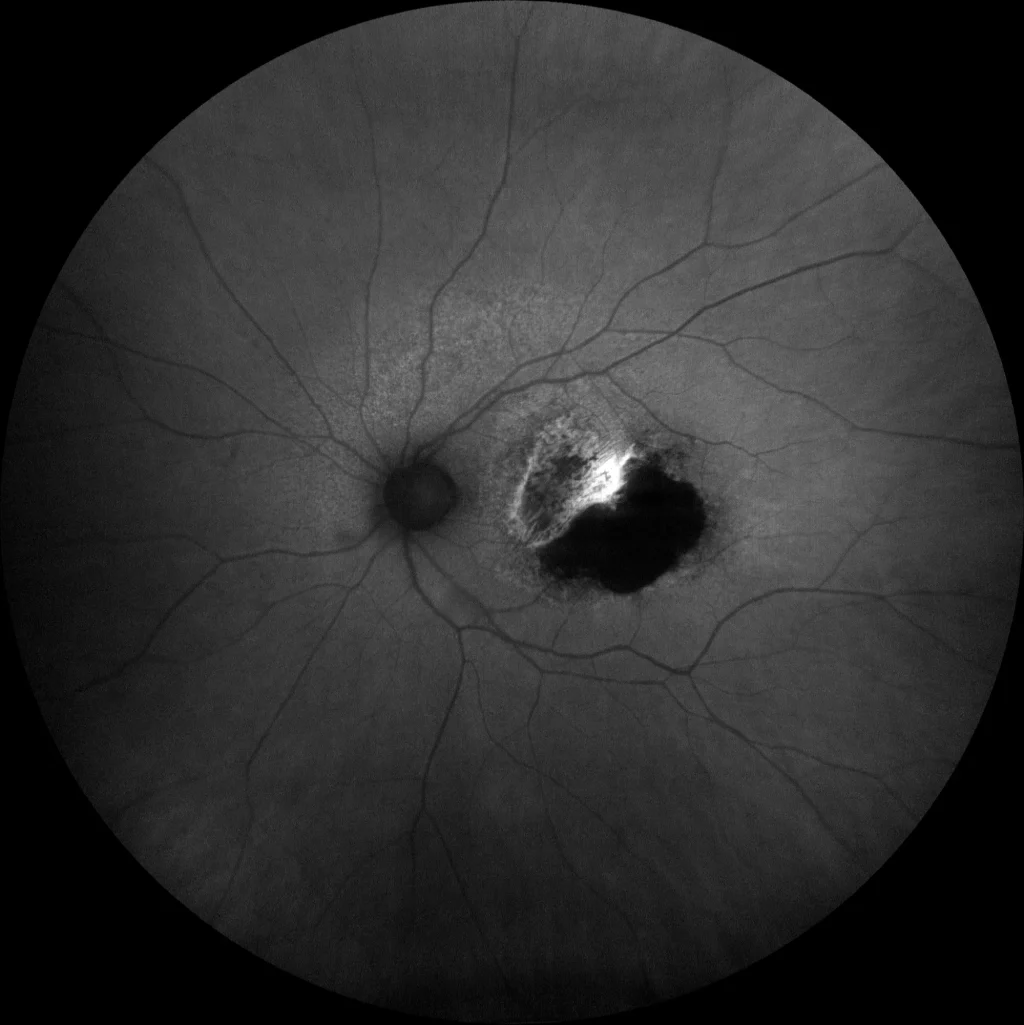
- Autofluorescência (Clarus500, Zeiss): (B) OI: Observa-se uma hipoautofluorescência absoluta na área do EPR desnudado (área temporal da lesão) devido à ausência de células EPR nesta área. Na borda nasal da hipoautofluorescência há uma hiperautofluorescência produzida por um aumento do EPR nesta área devido à sua retração e dobragem sobre si mesmo.
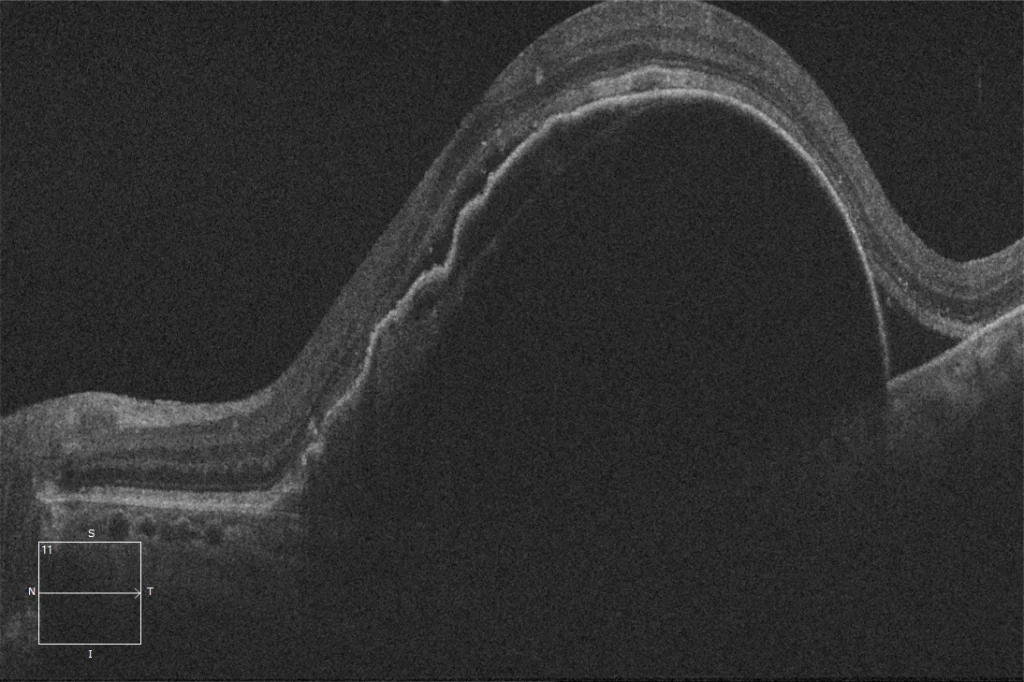
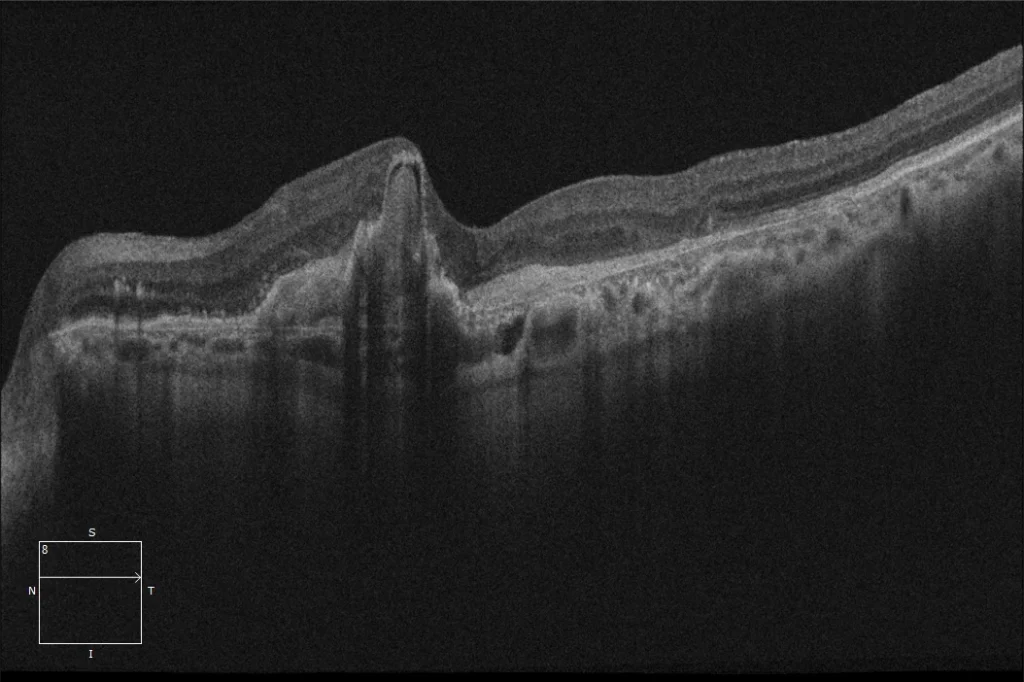
(C) OCT macular pré-laceração do EPR OI: CSD com caraterísticas de alto risco (alta e larga, ondulação do EPR, membrana de Bruch arqueada) para laceração do EPR e presença de líquido subretiniano. Pode ser observada uma lesão hiper-reflectora ligada ao aspeto posterior do EPR, que corresponde provavelmente a uma membrana neovascular.
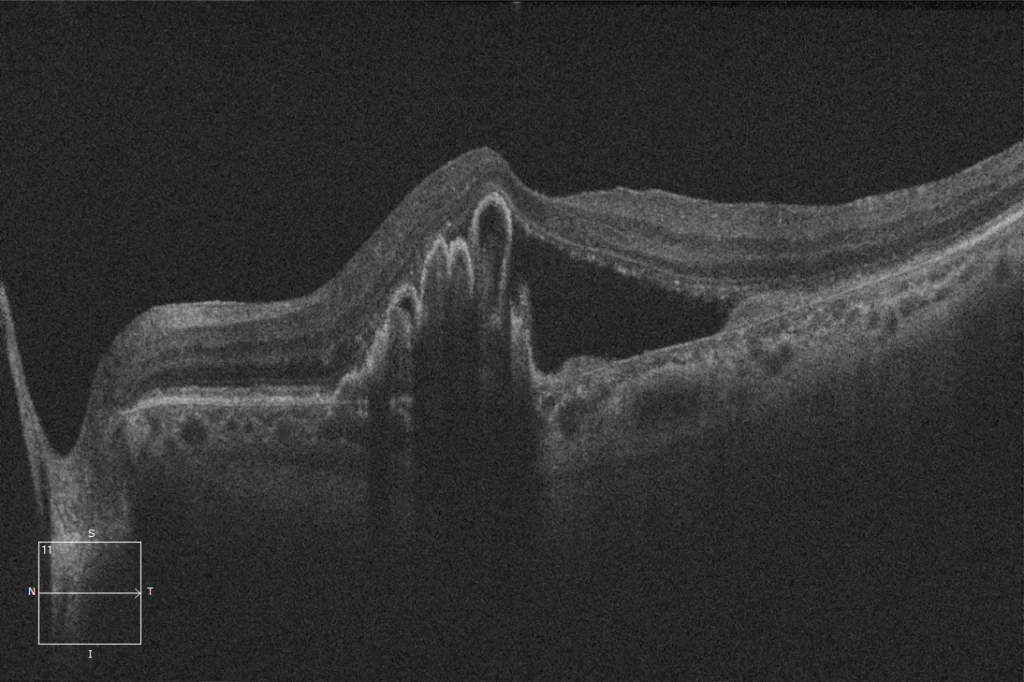
(D) OCT macular após laceração OI: A imagem mostra uma ausência de EPR no sector temporal da lesão que afecta a fóvea, com o EPR completamente retraído e dobrado na parte nasal.
Descrição
A laceração do EPR é uma rutura da monocamada do EPR que ocorre no contexto de um descolamento do epitélio pigmentar (PED), geralmente associado à presença de uma membrana neovascular de tipo 1. A hipótese principal é a de que a membrana neovascular estaria ligada ao aspeto posterior do EPR por baixo do PED e que, ao contrair-se, puxaria o EPR num dos bordos do PED, provocando a sua rutura e retração. Embora possa ocorrer espontaneamente, o tratamento com agentes anti-angiogénicos aumenta o risco em 17-21% ao favorecer a contração da membrana. Certas caraterísticas dos PEDs, incluindo diâmetro superior a 5 mm, altura > a 550 microns, ondulação/irregularidades do EPR, arqueamento da membrana de Bruch em ponte pendente ou anel hiperfluorescente são considerados factores de risco para esta patologia. Quando ocorrem, o tratamento recomendado é a continuação da terapia anti-angiogénica enquanto houver atividade neovascular.