Coroidopatia interna punctata (ICP)
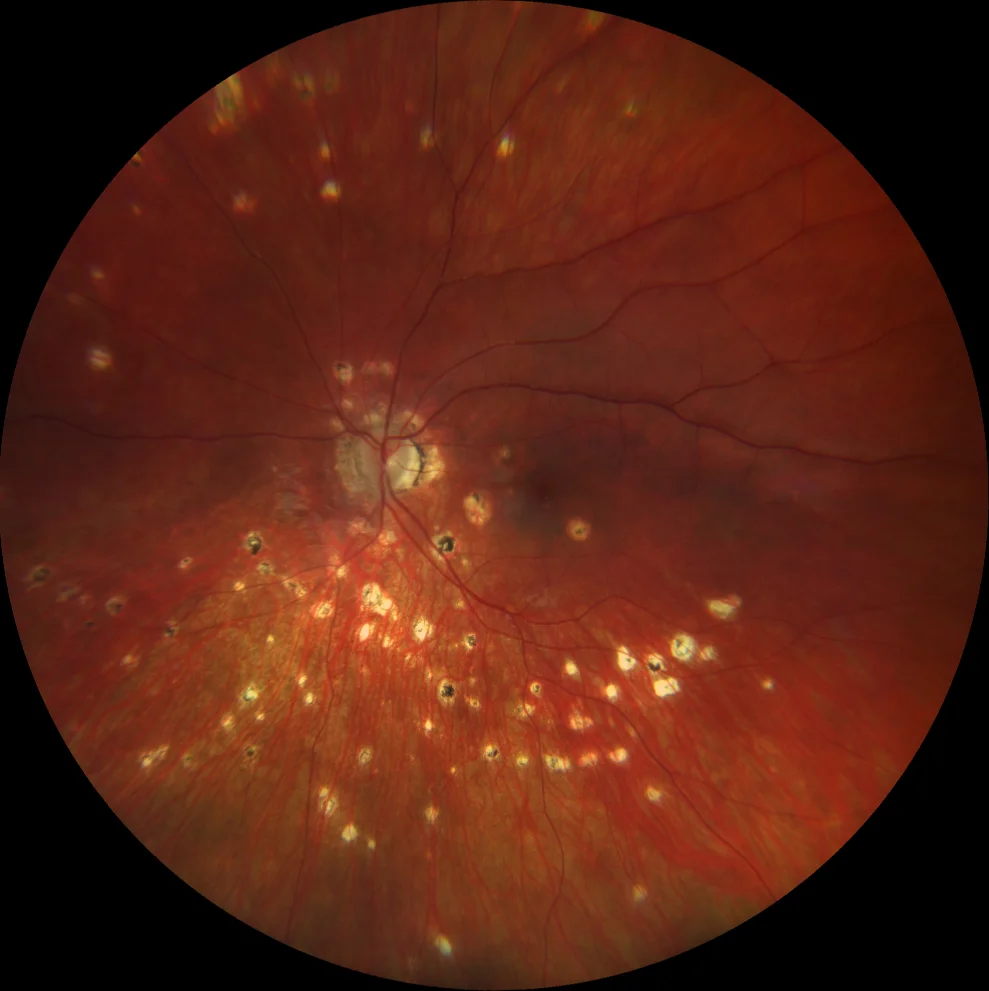
Retinografia (Clarus 700, Zeiss): múltiplas lesões sacádicas amareladas dispersas pela periferia, atrofia peripapilar e 2 lesões maculares semelhantes às periféricas, mas com uma auréola acinzentada.
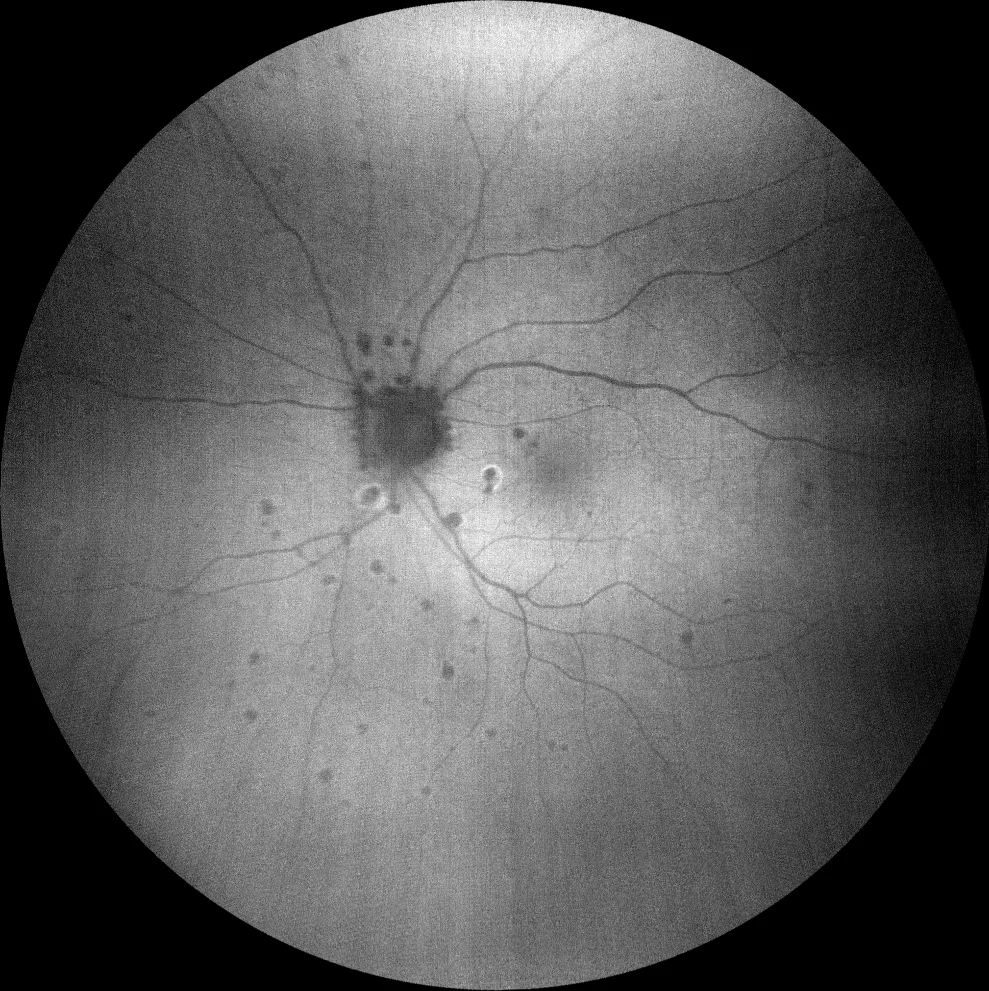
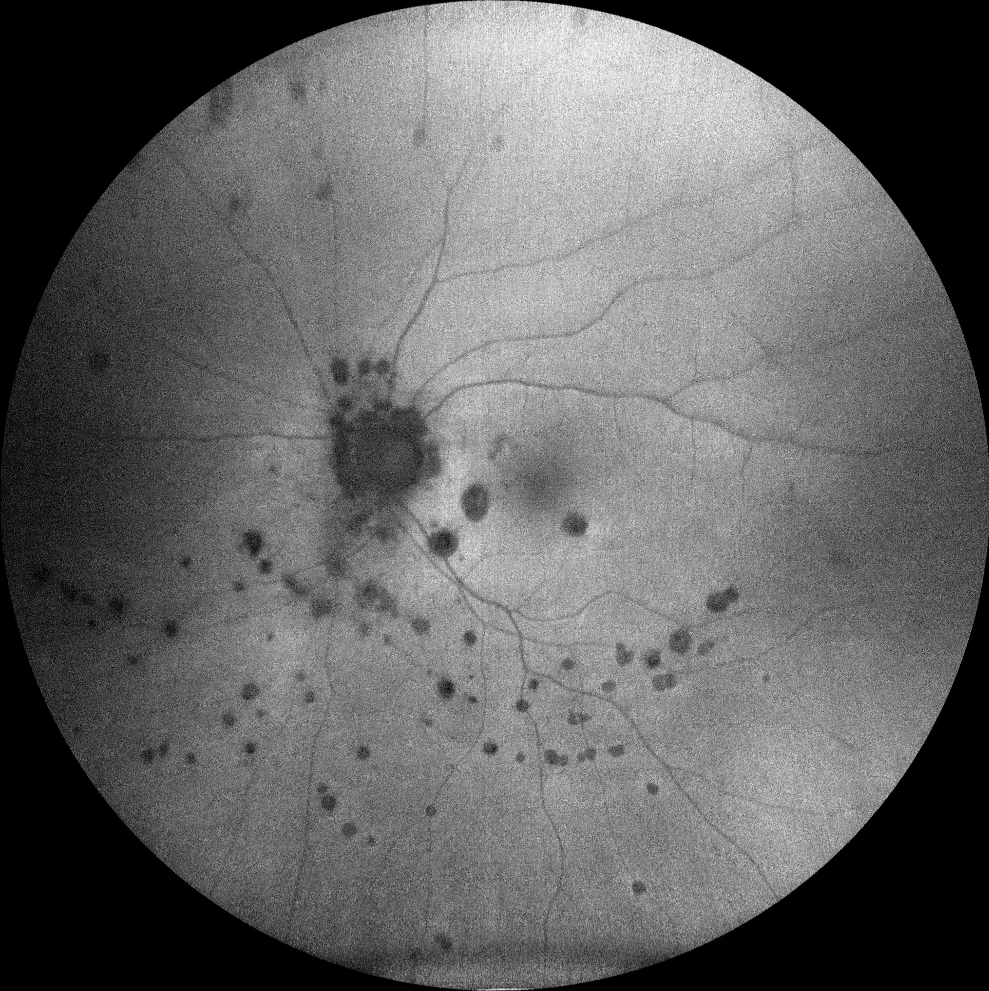
Autofluorescência verde (Clarus 700, Zeiss): as lesões periféricas são hipoAF, revelando a sua natureza atrófica. Das 2 lesões maculares, apenas a inferior apresenta um halo hiper-AFA. Existe ainda uma outra lesão com um halo hiperAF justapapilar inferior.
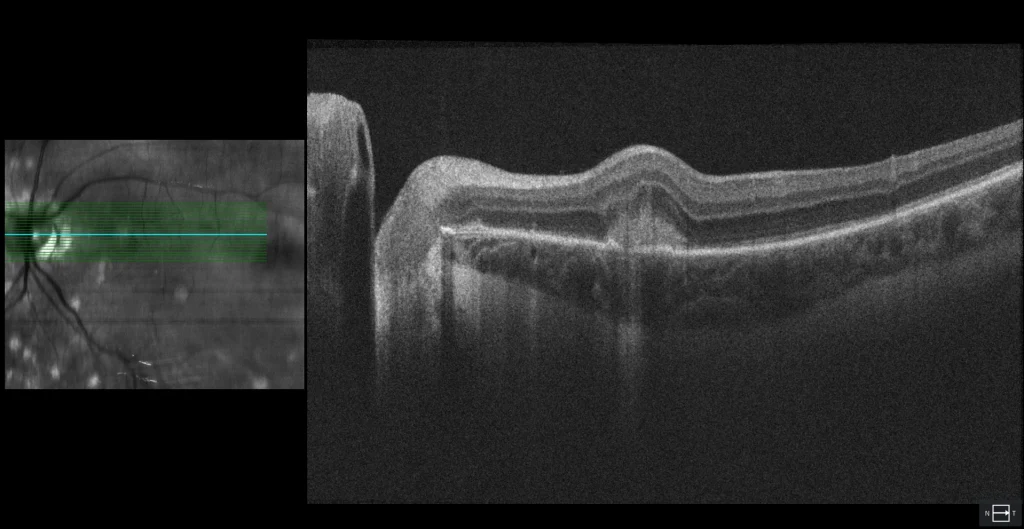
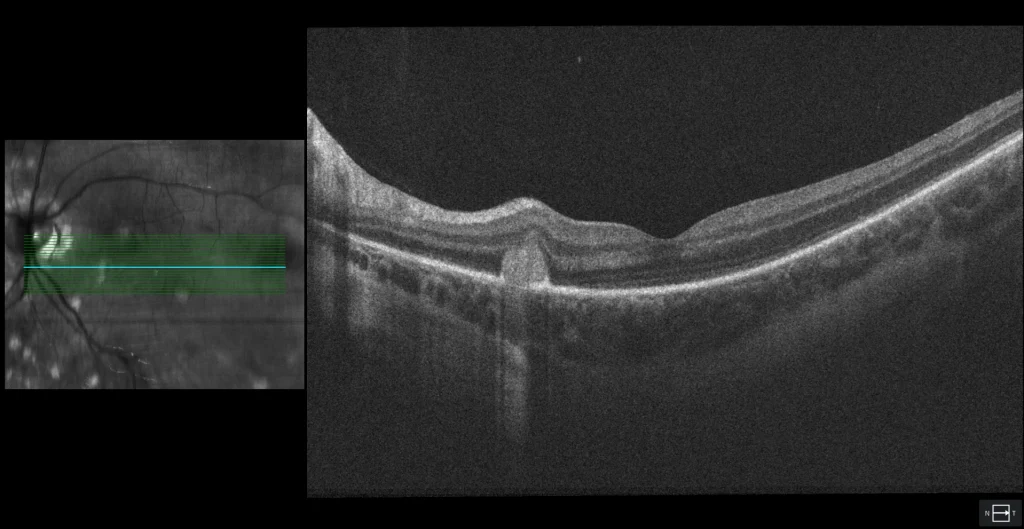
OCT (Cirrus 5000, Zeiss): MHSR com projecções digitiformes para a retina interna, conhecido como sinal da forquilha e sugestivo de NVM inflamatória.
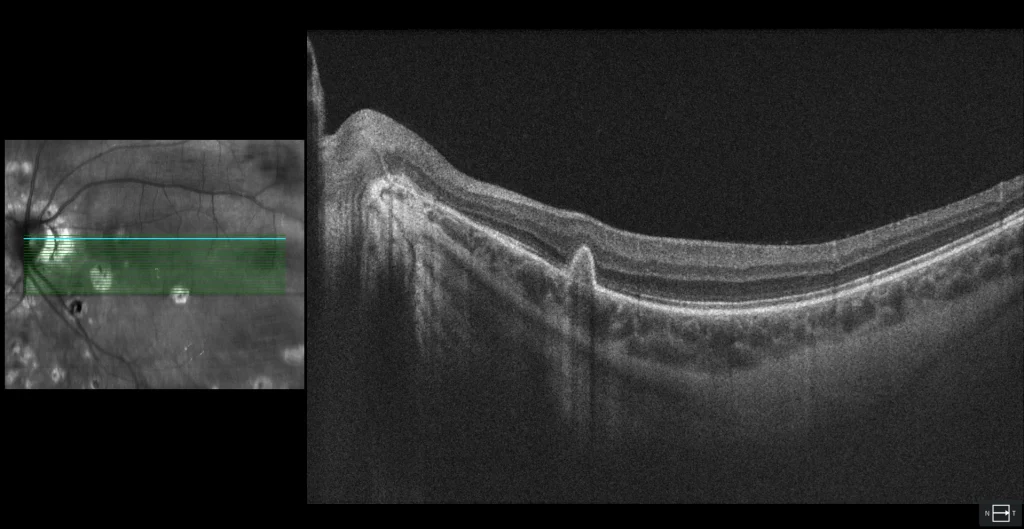
A lesão macular com halo hiperAF é vista como uma MHSR bem definida e arredondada com uma solução de continuidade no EPR, sugerindo um foco de coroidite ativa.
Descrição
Uma mulher de 21 anos com antecedentes de miopia (equivalente esférico -6,00 AO) apresentou flashes e visão turva no olho esquerdo, bem como dor de cabeça.
VA é OD 20/25 e OI 20/25.
Não havia sinais inflamatórios no pólo anterior ou vitrite. O exame do fundo do olho mostrou múltiplas lesões sacádicas arredondadas, acinzentadas e amareladas, dispersas pela periferia, bem como atrofia peripapilar e 2 lesões maculares semelhantes às periféricas, mas com halo acinzentado. Destas lesões, a superior apresenta hipoautofluorescência (hipoAF) (semelhante às outras lesões periféricas) e a OCT mostra material hiperreflectivo subretiniano irregular (MHSS) com projecções digitiformes para a retina interna, sugerindo neovascularização macular inflamatória (NVM). A outra lesão macular com halo é também hipoAF, mas com um halo hiperautofluorescente (hiperAF); na OCT parece um MHSR arredondado sobre uma solução de continuidade do EPR, sugerindo um foco de coroidite inflamatória. É feito o diagnóstico de coroidopatia punctuada interna (CIP). Foi recomendado tratamento antiangiogénico intravítreo e corticosteróides orais, mas o doente recusou. Quatro meses depois, o doente referiu visão turva; foi prescrita prednisona oral numa dose de 1 mg/kg de peso corporal/dia, mas o doente interrompeu o tratamento. Após 3 anos de seguimento, o número de lesões em punch aumentou, embora não tenha havido recorrência das lesões inflamatórias nem da NVM inflamatória. Esta última foi envolvida pelo EPR.