Toxoplasmose ocular
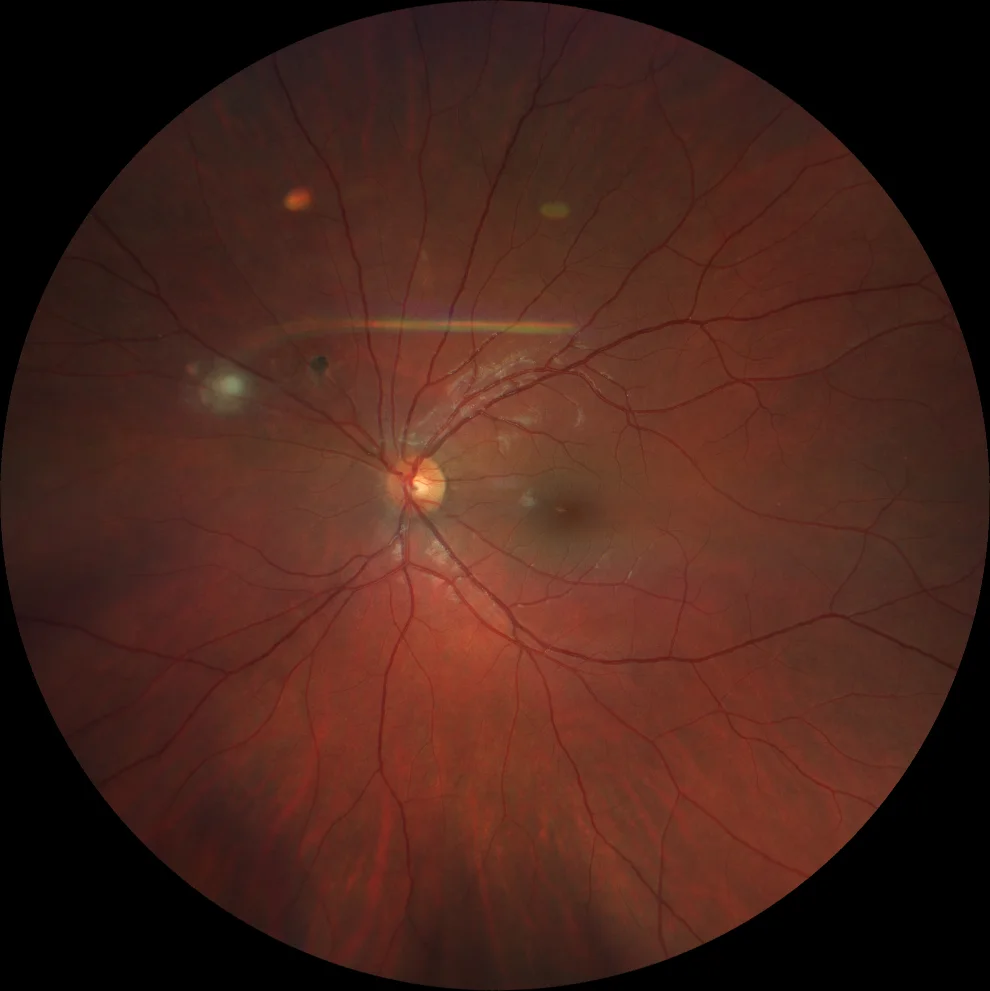
A. Retinografia a cores (Clarus 500, Carl Zeiss Meditec ASG, Jena, Alemanha) do olho esquerdo, mostrando uma cicatriz hiperpigmentada superonasal à papila e um foco mais nasal de retinite ativa, de cor esbranquiçada, com uma ligeira vitrite sobrejacente.
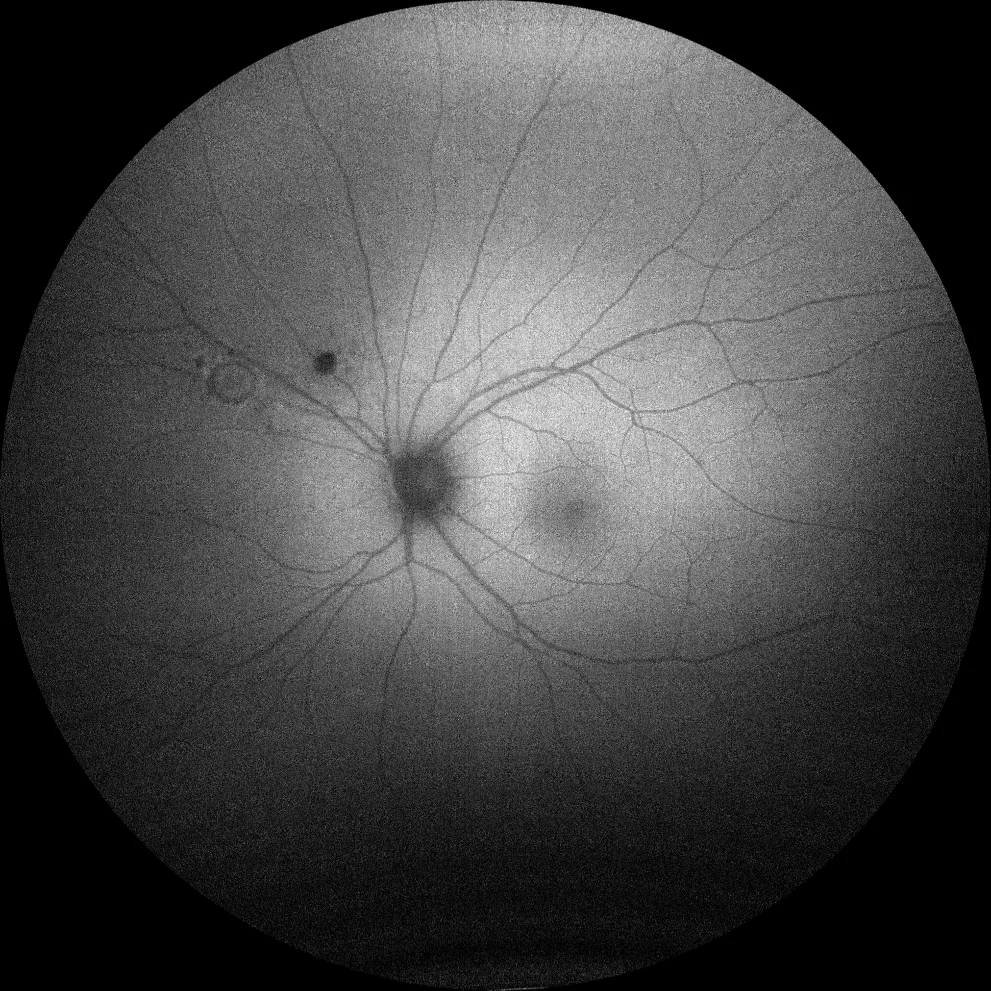
B. Autofluorescência (Clarus 500, Carl Zeiss Meditec ASG, Jena, Alemanha) da hipoautofluorescência do olho esquerdo na cicatriz antiga. A lesão ativa mostra um centro mais hipoautofluorescente devido à opacidade da retina, com uma auréola hiperautofluorescente que indica atividade.
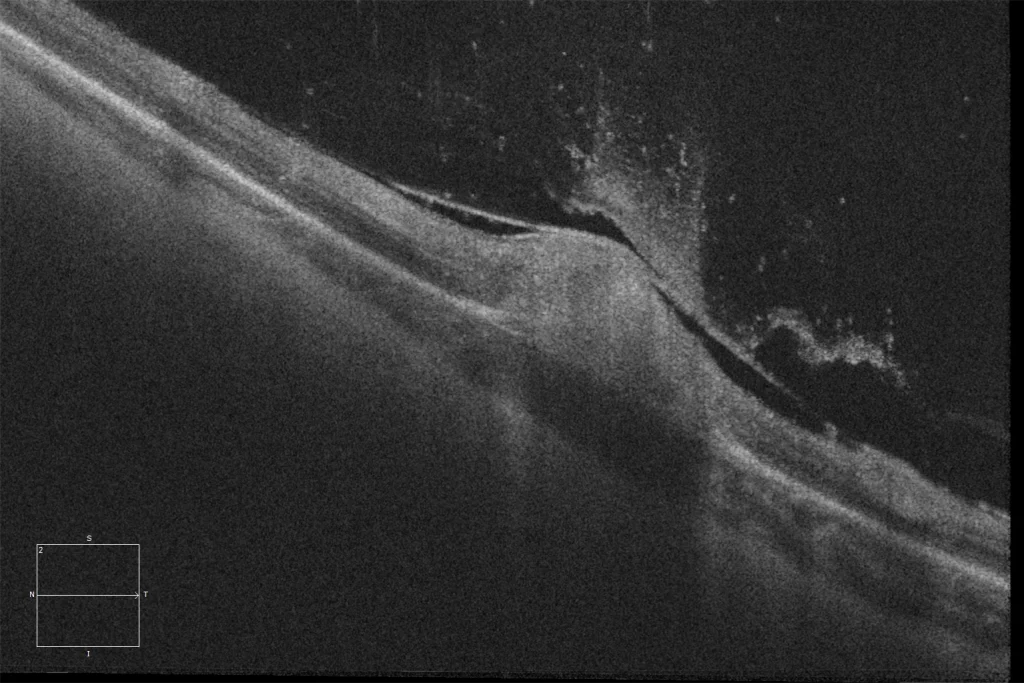
C. Tomografia de coerência ótica (Cirrus 5000, Carl Zeiss Meditec ASG, Jena, Alemanha) sobre a lesão ativa, mostrando espessamento com hiperintensidade da retina e rutura das camadas internas da retina (DRIL), bem como espessamento da hialoide posterior e celularidade no vítreo (manchas hiperintensas no vítreo).
Descrição
A toxoplasmose é a causa mais comum de coriorretinite infecciosa nos seres humanos. É causada pelo Toxoplasma gondii, um protozoário intracelular obrigatório cujo hospedeiro definitivo é o gato e outros felinos. As taxas de infeção são mais frequentes nas zonas tropicais. Nesta infeção, ocorre uma retinite necrosante com vasculite, em que a imagem típica é “um farol no nevoeiro”, representando o foco branco da retinite sob a inflamação do vítreo. Classicamente, pode ser acompanhada por uma cicatriz pigmentada adjacente correspondente a um surto antigo, bem como por vasculite (a arteriolite de Kyrieleis é típica), hipertensão ocular ou outros sinais de inflamação de tipo granulomatoso. A recorrência ocorre geralmente nas margens da lesão antiga ou perto delas, e o risco é maior no primeiro ano após o surto e em pessoas mais velhas. O tratamento clássico é a terapia tripla com pirimetamina, sulfadiazina e corticosteróides sistémicos, juntamente com a suplementação de ácido folínico. Em Espanha, o co-trimoxazol em dose elevada é uma alternativa aceitável.