Tache de dôme
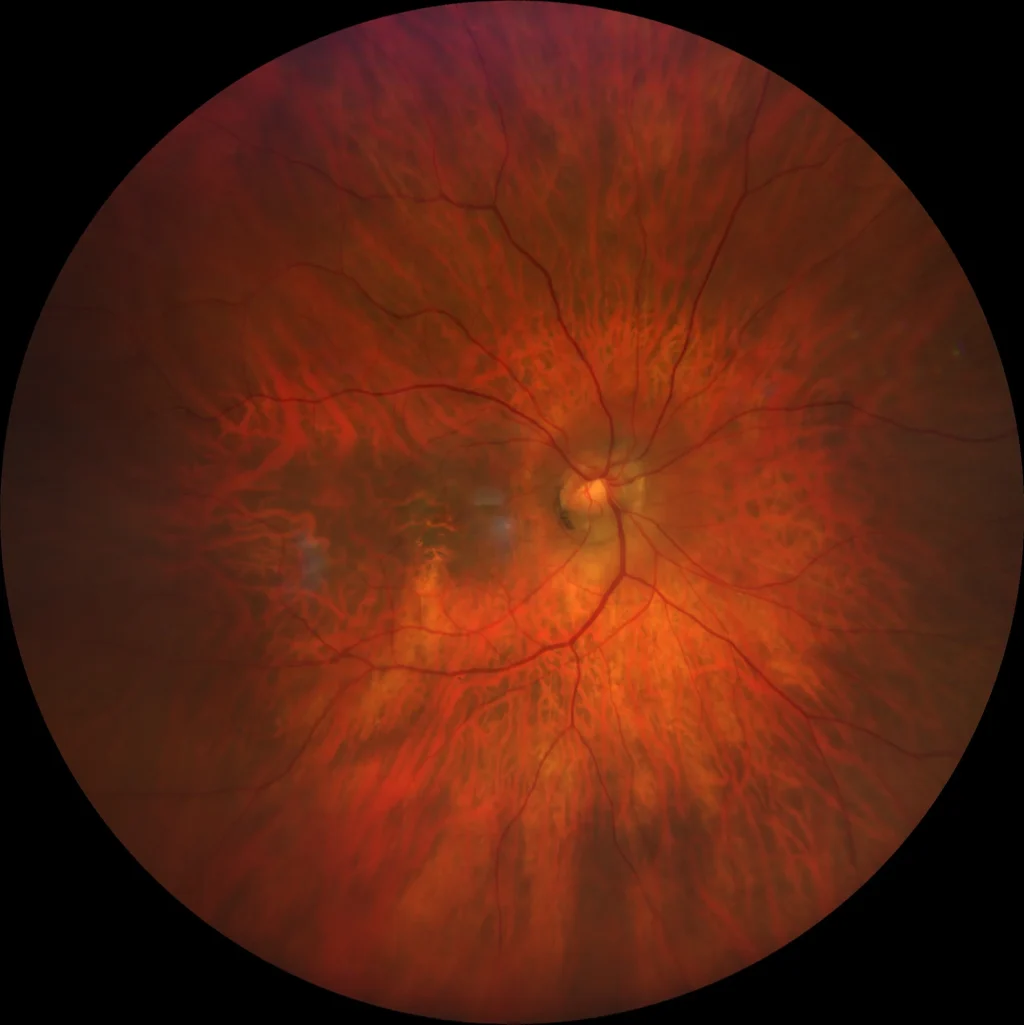
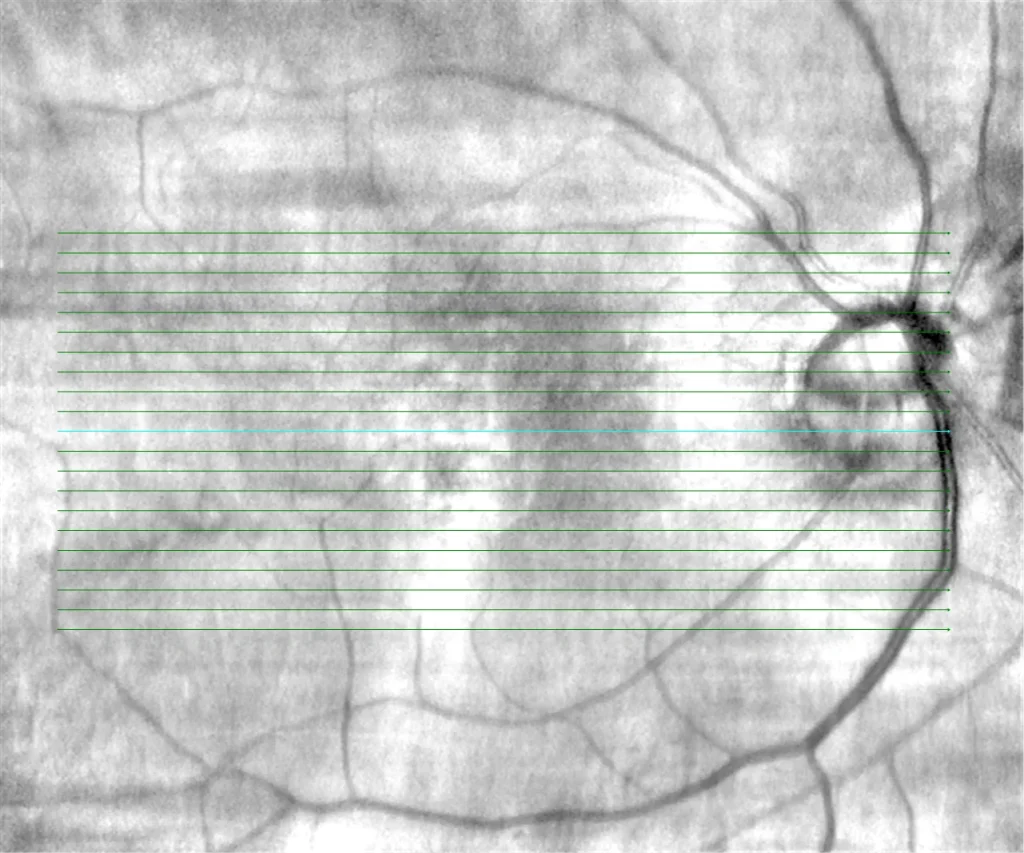
Rétinographie OD : Fond tessellé. Papille optique implantée légèrement obliquement avec cavitation intrachoroïdienne péripapillaire. Altération pigmentaire maculaire avec transparence des vaisseaux choroïdiens.
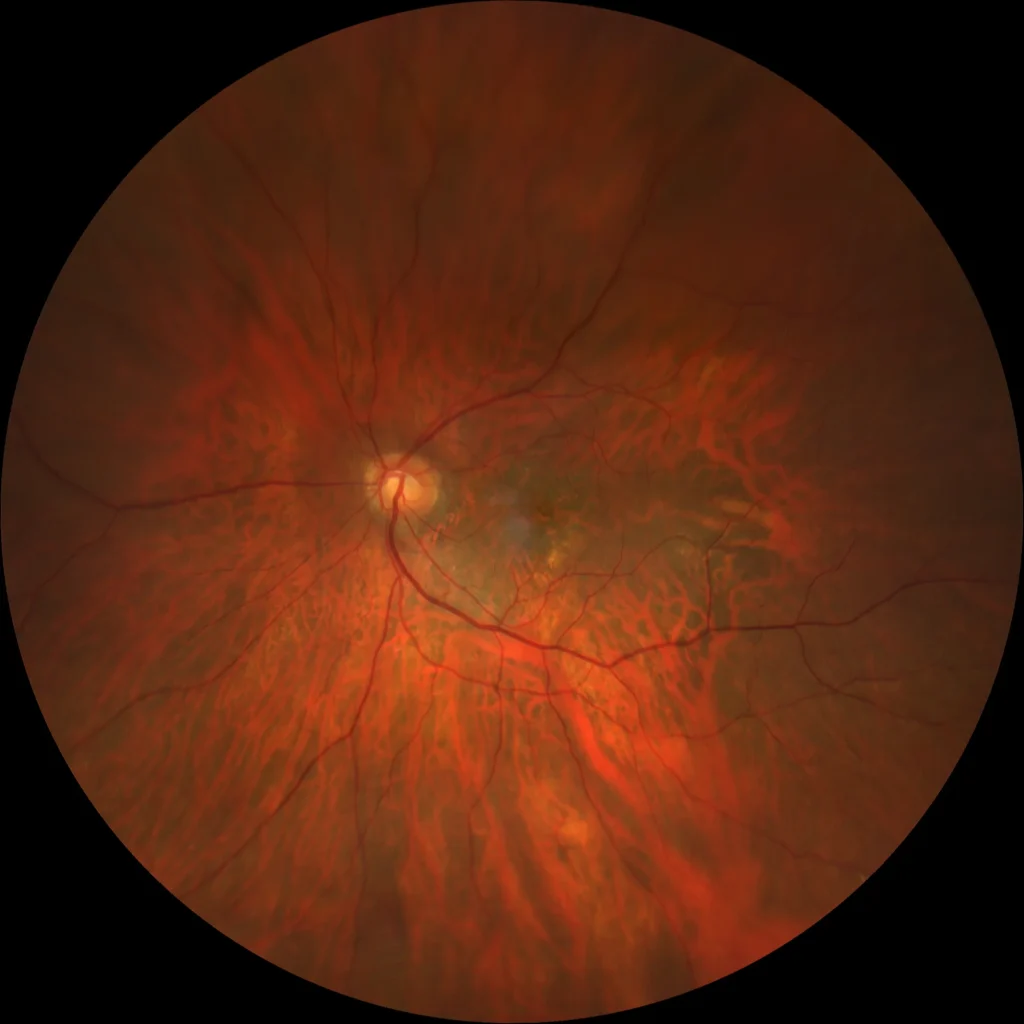
Rétinographie de l'œil gauche : fond d'œil tessellé. Papille optique implantée légèrement obliquement. Altération pigmentaire maculaire minime.
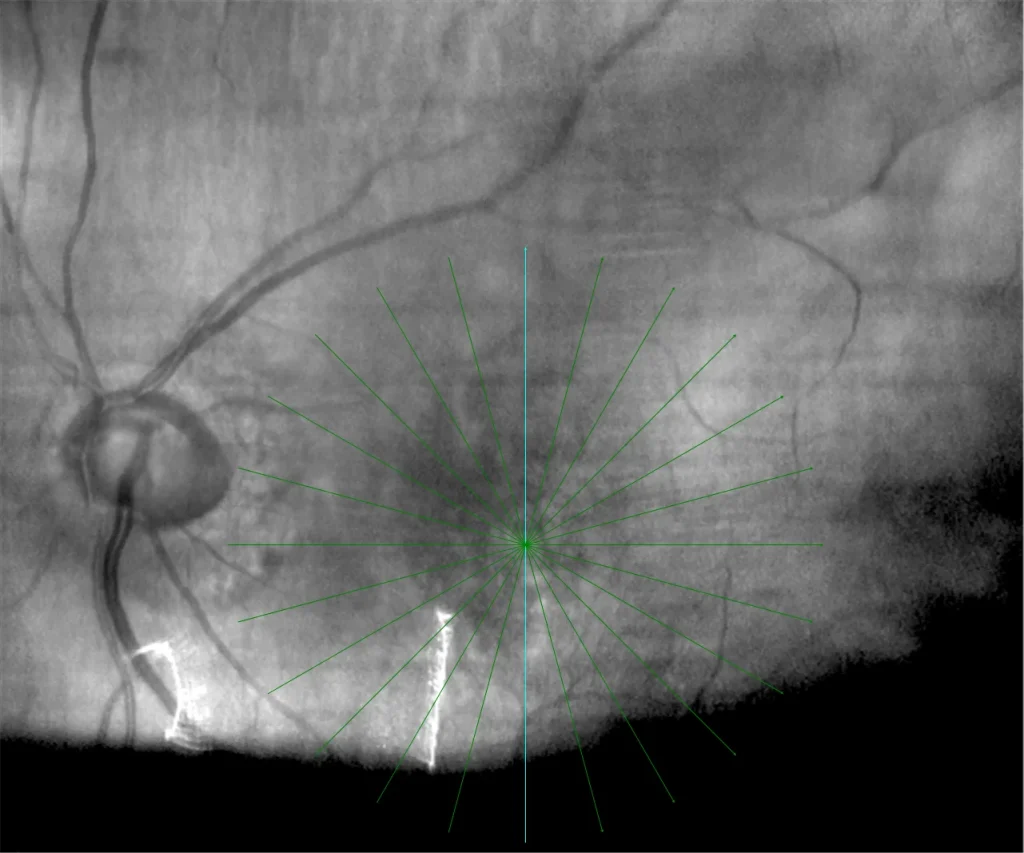
Autofluorescence OD : Altération pigmentaire maculaire qui se reflète dans l’autofluorescence sous forme de pointillés hypo- et hyper autofluorescents.
Autofluorescence OI : Altération pigmentaire maculaire hypoautofluorescente avec un motif de traînée hyperautofluorescent vers le bas similaire à celui trouvé dans la choriorétinopathie séreuse centrale et qui semble refléter la présence de FSR.
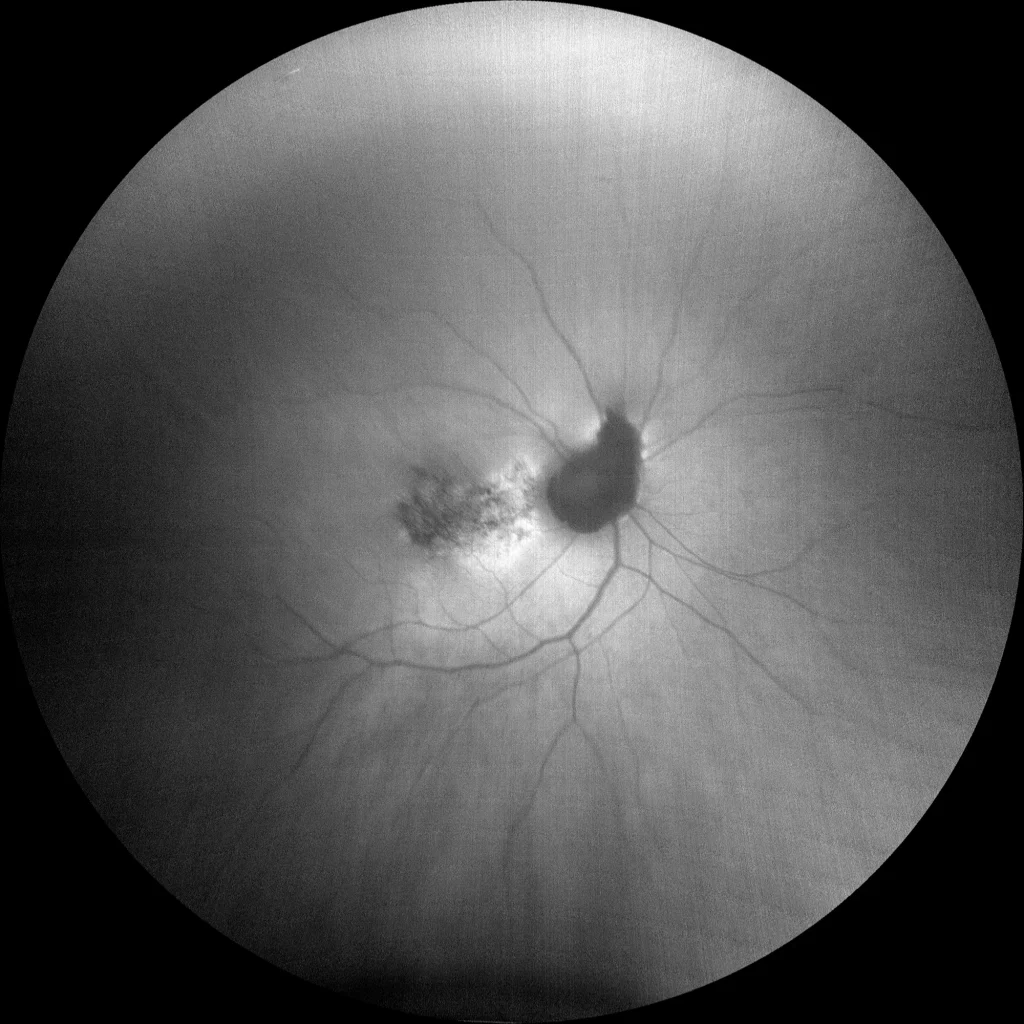
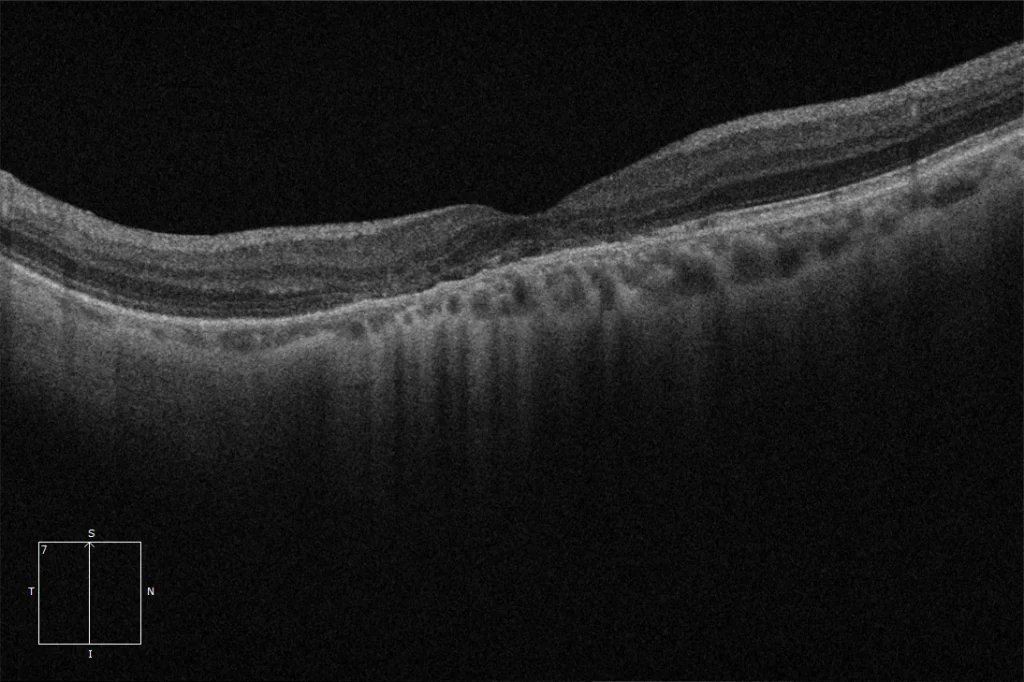
OCT maculaire horizontale OD : Sur cette coupe, on observe la macula en forme de dôme. L’épaississement choroïdien est plus important à l’apex du dôme qu’à ses bords, ce que certains auteurs ont associé à la formation d’un trouble de la réfraction rétinienne (TRR). On observe également la présence d’une cavitation intrachoroïdienne péripapillaire, se présentant comme une cavité intrachoroïdienne hyporéflective adjacente à la papille optique.
OCT maculaire verticale OD : Sur cette coupe, la macula apparaît plate car il s’agit d’une coupe parallèle au dôme, qui est ici de forme ovale verticale. On observe une altération et une irrégularité de l’épithélium pigmentaire rétinien (EPR) et des couches externes.
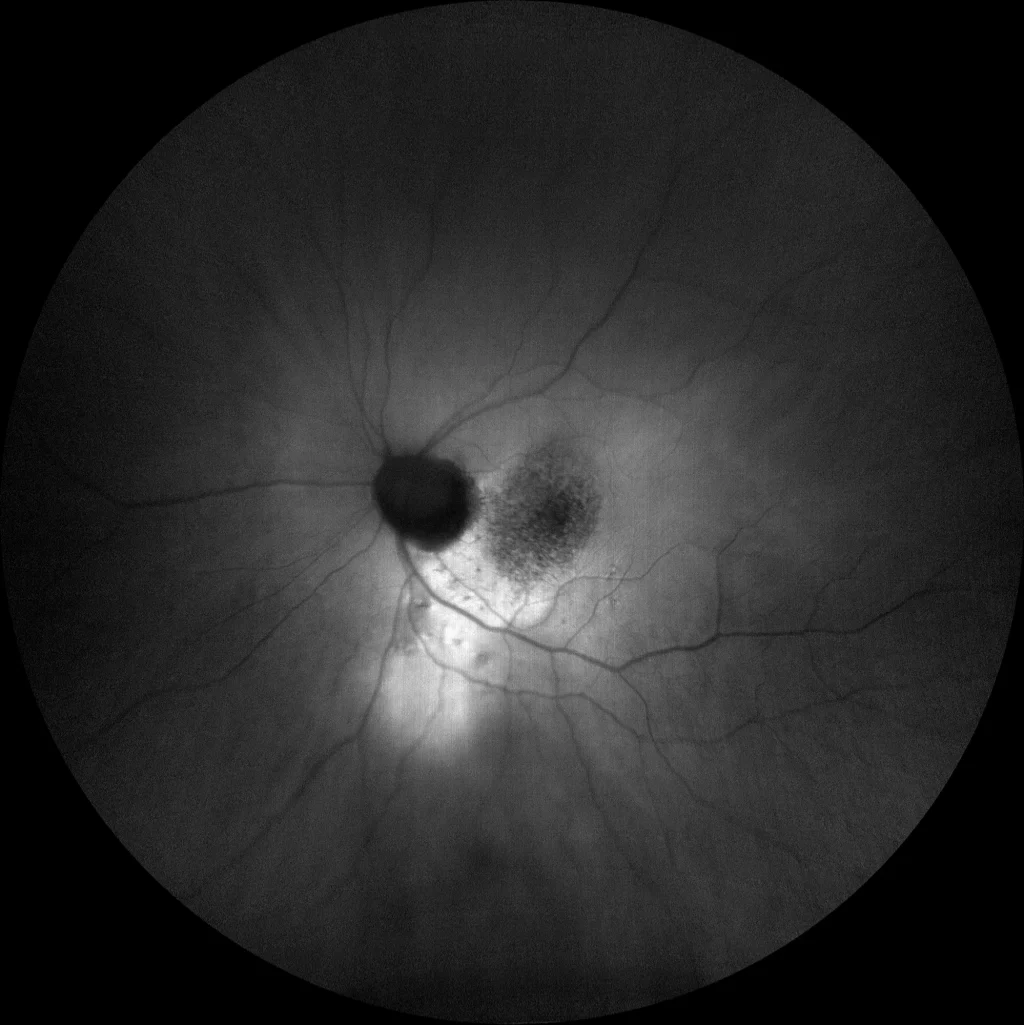
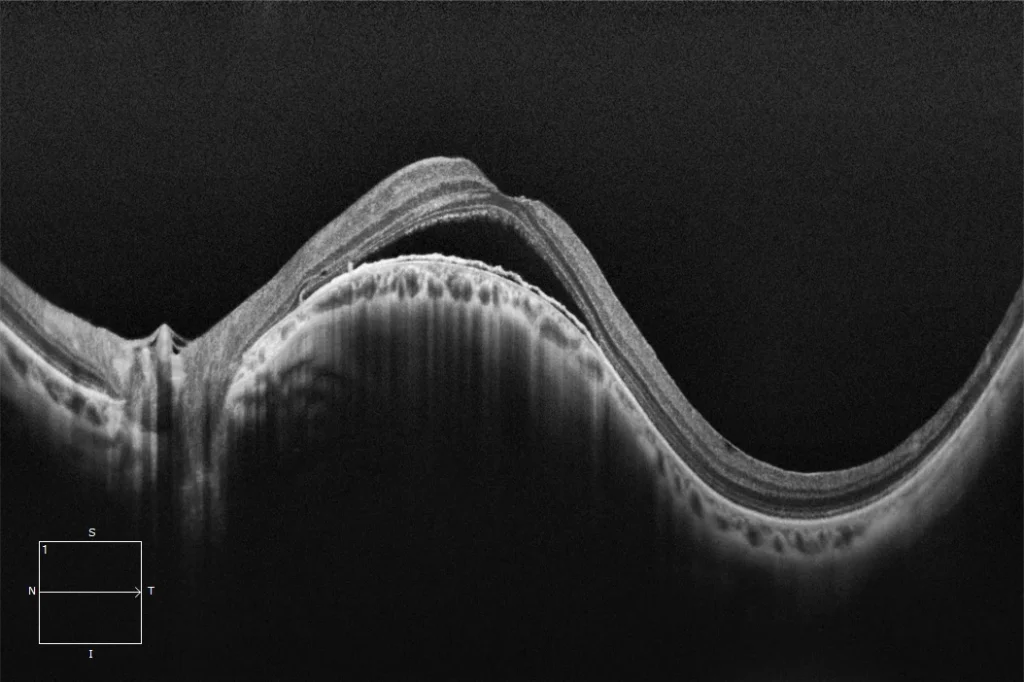
OCT maculaire horizontale de l'œil gauche : macula en forme de dôme avec FSR. Un épaississement choroïdien est également observé à l'apex du dôme, ainsi qu'une irrégularité de l'EPR.
OCT maculaire verticale, œil gauche : Sur cette coupe, la macula apparaît aplatie pour les raisons déjà évoquées, pouvant simuler une choriorétinopathie séreuse centrale. Comme sur la coupe précédente, on observe un amincissement de la choroïde, mais avec un épaississement plus marqué au niveau de la fovéa et une irrégularité de l’épithélium pigmentaire rétinien (EPR).
Description
Gaucher la décrivait comme une protrusion convexe au sein d’un staphylome postérieur, bien qu’elle soit aujourd’hui considérée comme une forme distincte de staphylome. Sa pathogénie semble impliquer un épaississement de la sclère sous la macula, contrairement à la sclère amincie au niveau du dôme, ce qui pourrait expliquer la protrusion de la sclère épaissie et la formation d’un bombement convexe au niveau de la macula. La macula du dôme et le bord du staphylome (macula située au bord d’un staphylome) sont tous deux susceptibles de développer des pathologies communes et spécifiques, notamment l’apparition de liquide sous-rétinien (LSR) ou de décollements neurosensoriels maculaires avec atteinte de l’épithélium pigmentaire rétinien (EPR), pour lesquels il n’existe aucun traitement efficace. La quantité de liquide sous-rétinien est variable et peut même se résorber spontanément. Bien que la vision reste souvent stable pendant des années, une perte de vision à long terme est possible.