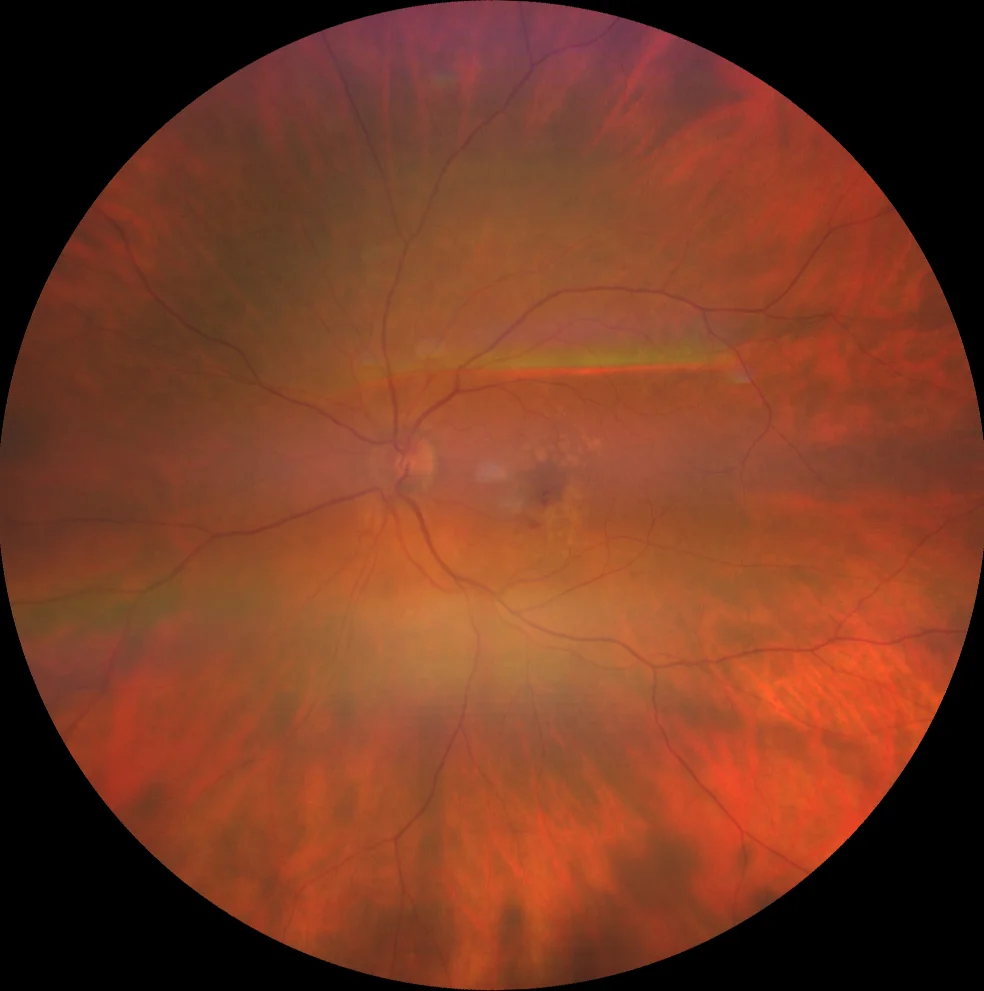
néovascularisation maculaire de type 3
A : On observe deux hémorragies maculaires, appelées hémorragies sentinelles car elles indiquent la localisation du complexe néovasculaire. On observe également des drusen mous confluents.
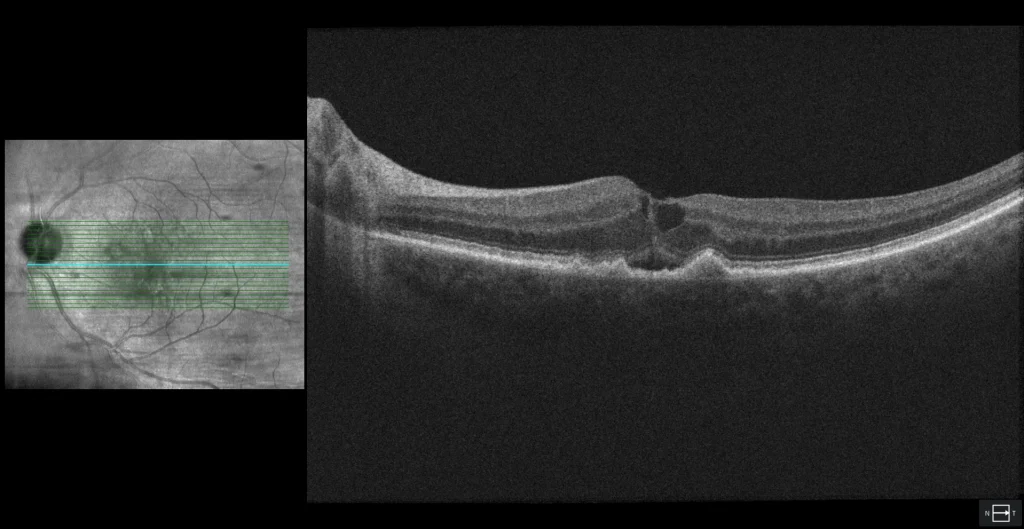
B1 : Coupe transversale fovéale de l'œil gauche montrant les élévations de l'EPR correspondant aux drusen mous, ainsi qu'au liquide intra- et sous-rétinien.
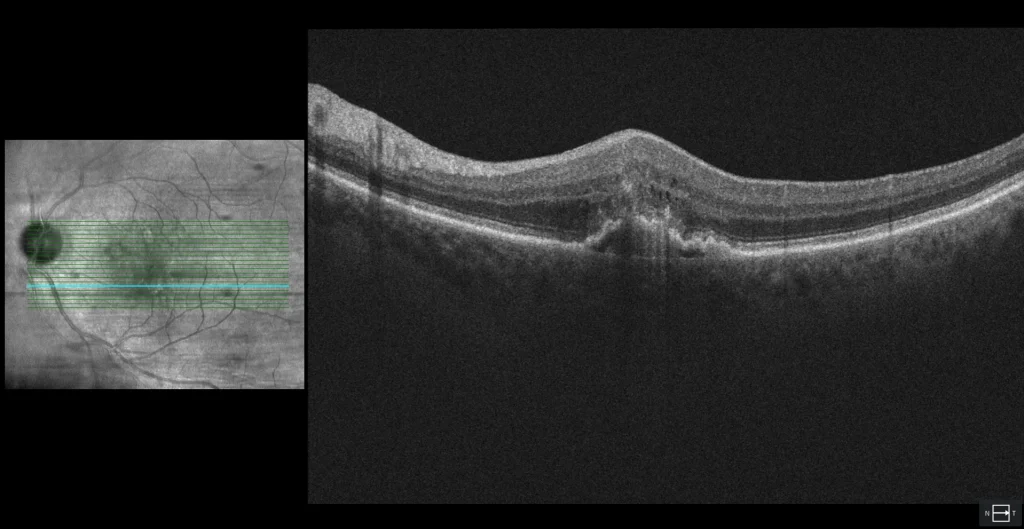
B2 : Coupe transversale de la macula inférieure. Une lésion hyperréflective est observée dans les couches externes de la rétine, recouvrant un décollement de l’épithélium pigmentaire (DEP) irrégulier (fibrovasculaire). Ce dernier présente une rupture de l’épithélium pigmentaire rétinien (EPR) à travers laquelle communiquent les composantes néovasculaires intrarétiniennes et sous-EPR (anastomose rétino-choroïdienne). De petits kystes liquidiens intrarétiniens sont également observés, très caractéristiques des néovascularisations choroïdiennes de type 3.
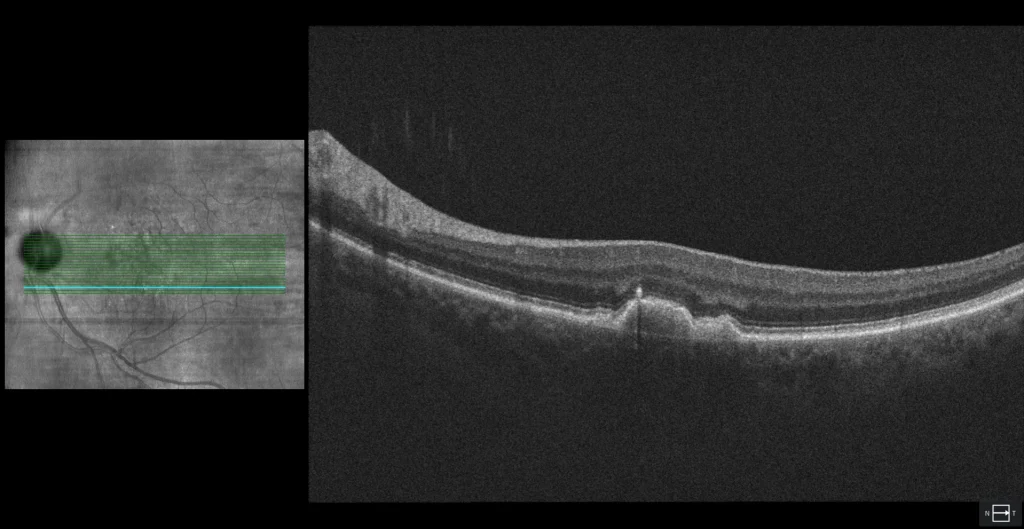
B3 : Coupe transversale au même endroit que B2, mais réalisée 6 mois plus tôt. On observe un décollement de rétine profond (DRP) avec une tache hyperréflective sus-jacente se séparant de l’épithélium pigmentaire rétinien (EPR). L’hypothèse étiopathogénique de la néovascularisation rétinienne de type 3 (NVR3) suggère que les cellules de l’EPR au sein d’un DRP sont soumises à une hypoxie. De ce fait, elles synthétisent des molécules pro-angiogéniques telles que le VEGF. Ces cellules se détachent du reste de l’EPR et migrent vers la rétine interne. Au contact de l’endothélium vasculaire du plexus rétinien profond, cet excès de VEGF induit la formation d’un complexe néovasculaire intrarétinien.
Description
Une femme de 76 ans consulte pour une perte de vision à l’œil gauche.
L’acuité visuelle de l’œil droit (OD) est de 20/20 et celle de l’œil gauche (OI) est de 20/50. Il est pseudophaque dans les deux yeux.
Elle présente une DMLA néovasculaire, de type 3 NVM, un traitement anti-angiogénique est donc initié.