Neuropathie optique ischémique antérieure – Non artéritique
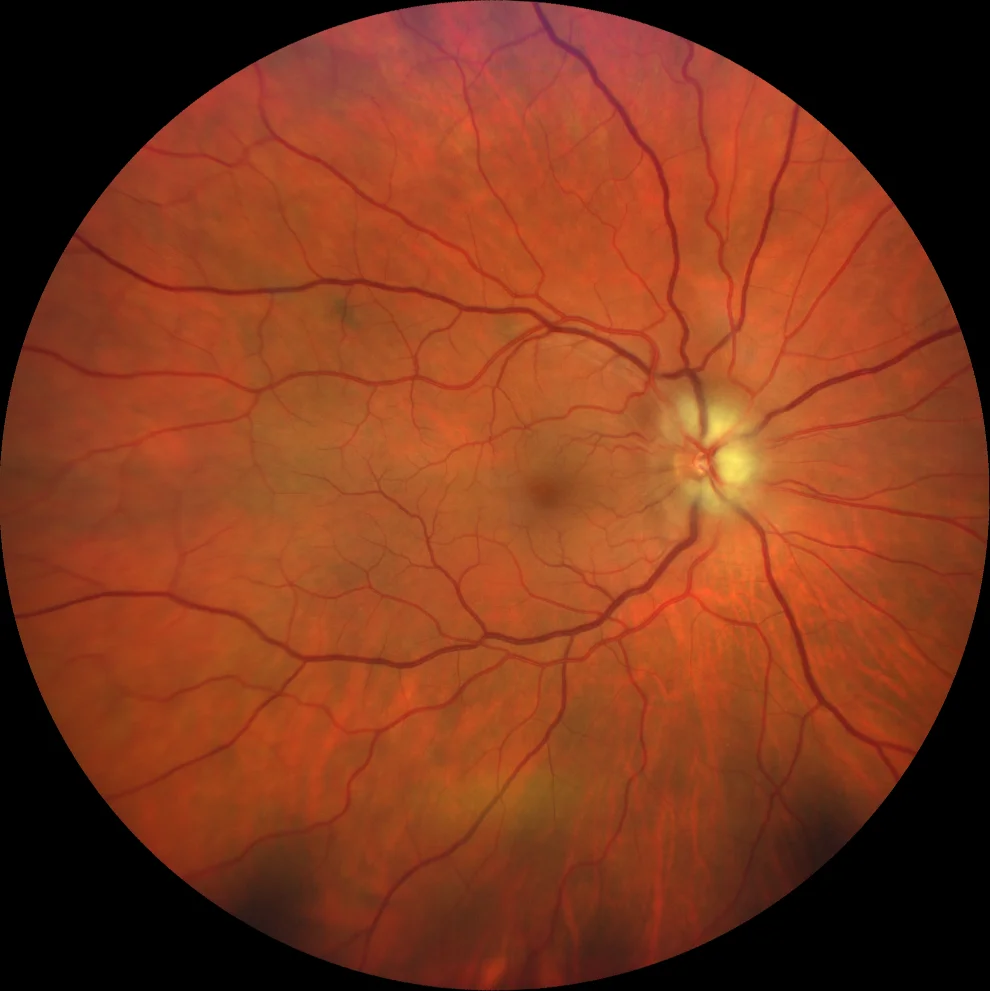
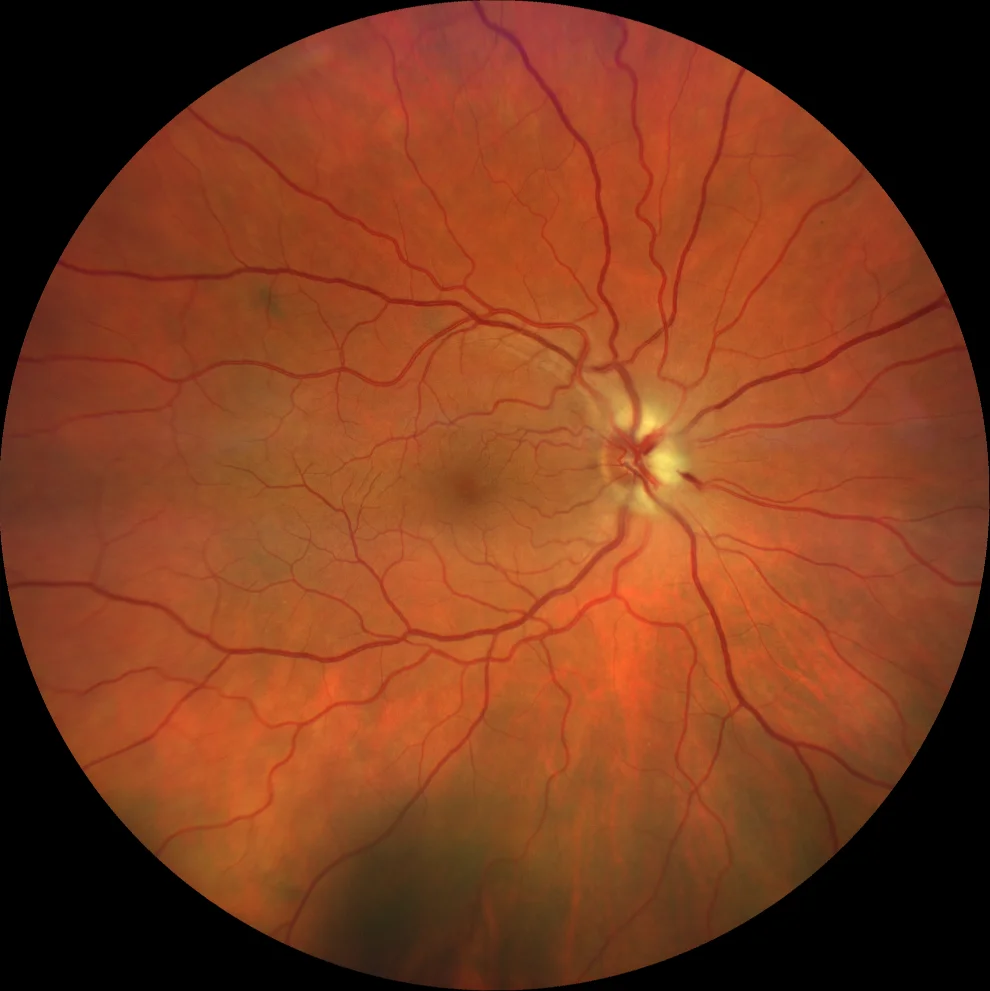
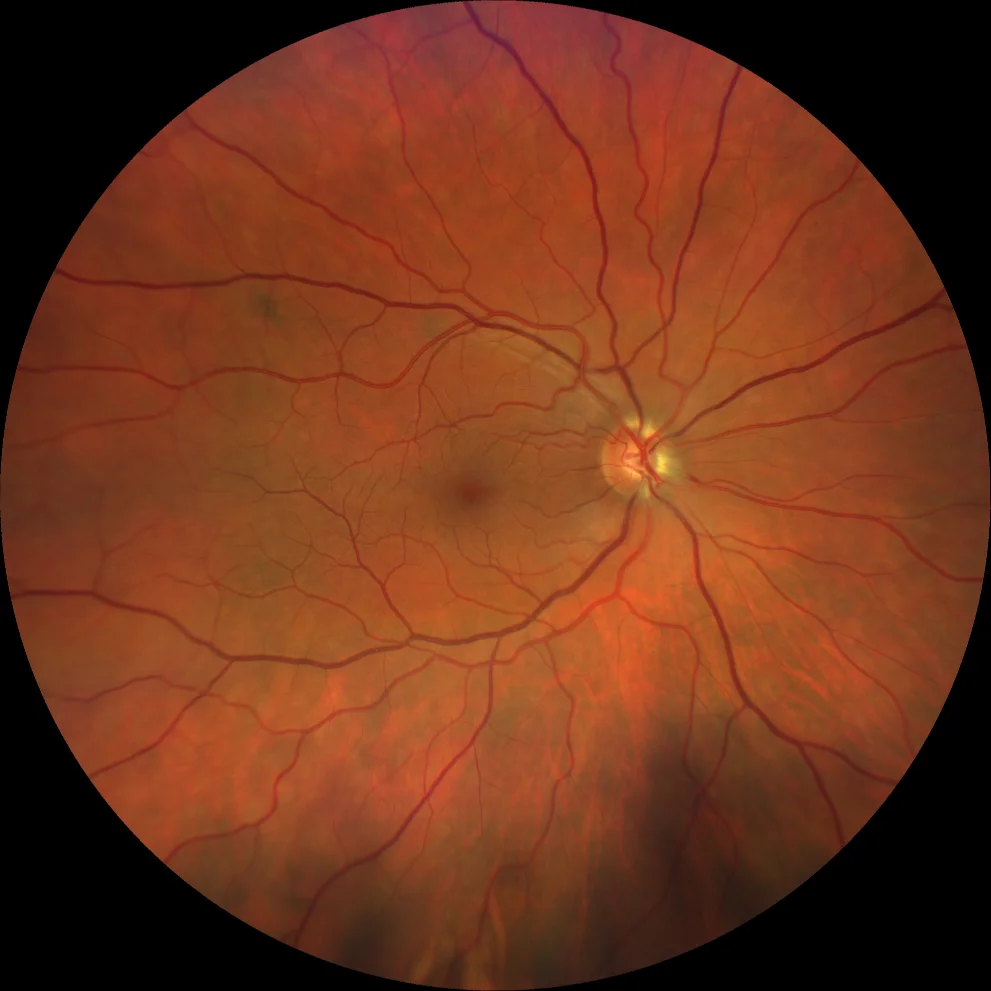
Rétinographie (Clarus 700, Zeiss) : œdème papillaire avec élévation de la papille et flou des contours (A1). Après une semaine, l’œdème papillaire persiste et deux hémorragies sous-unguéales apparaissent (A2). Après trois semaines, l’œdème a presque complètement disparu (A3).
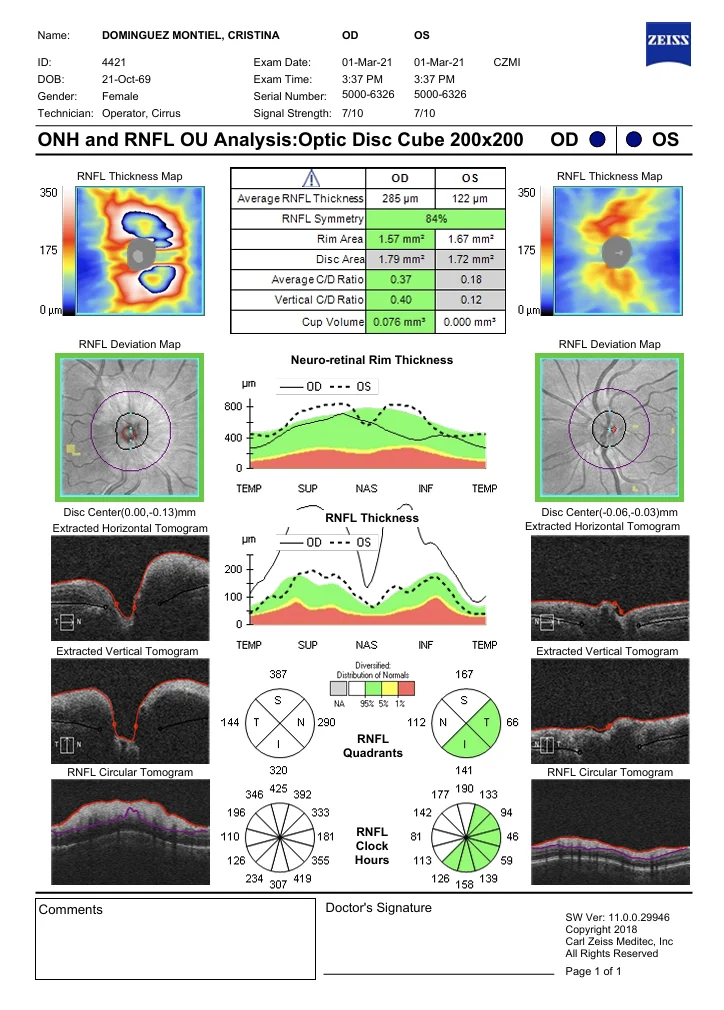
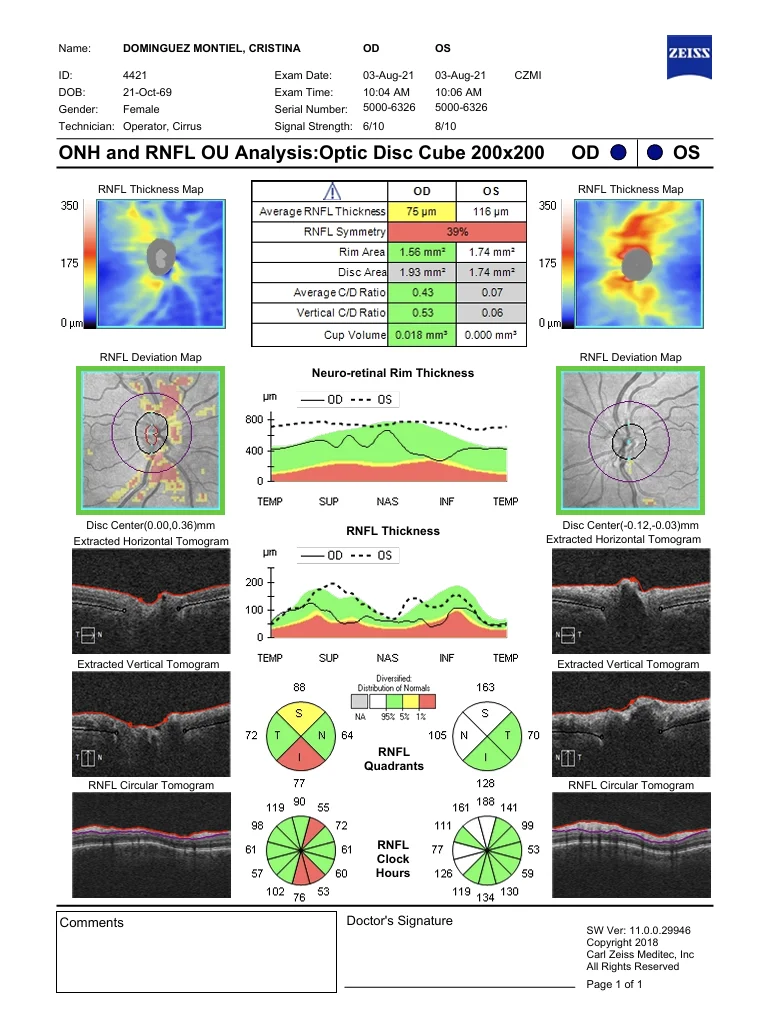
OCT (Cirrus 5000, Zeiss) : augmentation de l’épaisseur de la couche de fibres dans les 12 secteurs de la papille
Description
Une femme de 53 ans, hypermétrope (équivalent sphérique OD +7,00 OS +6,50), a consulté pour une douleur et une rougeur de l’œil droit apparues 24 heures auparavant, deux jours après une consultation de suivi avec dilatation pupillaire. L’examen a révélé une injection ciliaire, un œdème cornéen stromal, une mydriase semi-réactive peu réactive et une pression intraoculaire totale (PIT) de 45 mmHg. Après une iridotomie périphérique au laser YAG et l’administration d’un traitement hypotonisant par voie orale et topique, la PIT a diminué à 8 mmHg, mais la patiente a rapporté une baisse d’acuité visuelle. Son acuité visuelle était de 10/10. L’examen du fond d’œil a mis en évidence une papille optique surélevée avec des bords flous et un œdème. La tomographie par cohérence optique (OCT) a montré un épaississement important de la couche des fibres nerveuses optiques et l’examen du champ visuel a révélé un scotome altitudinal supérieur. Le diagnostic retenu était celui de neuropathie optique ischémique antérieure non artéritique (NOIAN). Lors du suivi, on observe une évolution vers une atrophie de la couche de fibres à l’OCT et une amélioration du scotome à la campimétrie, sans toutefois que celui-ci ne disparaisse complètement.