Choroïdopathie ponctuée interne (PIC)
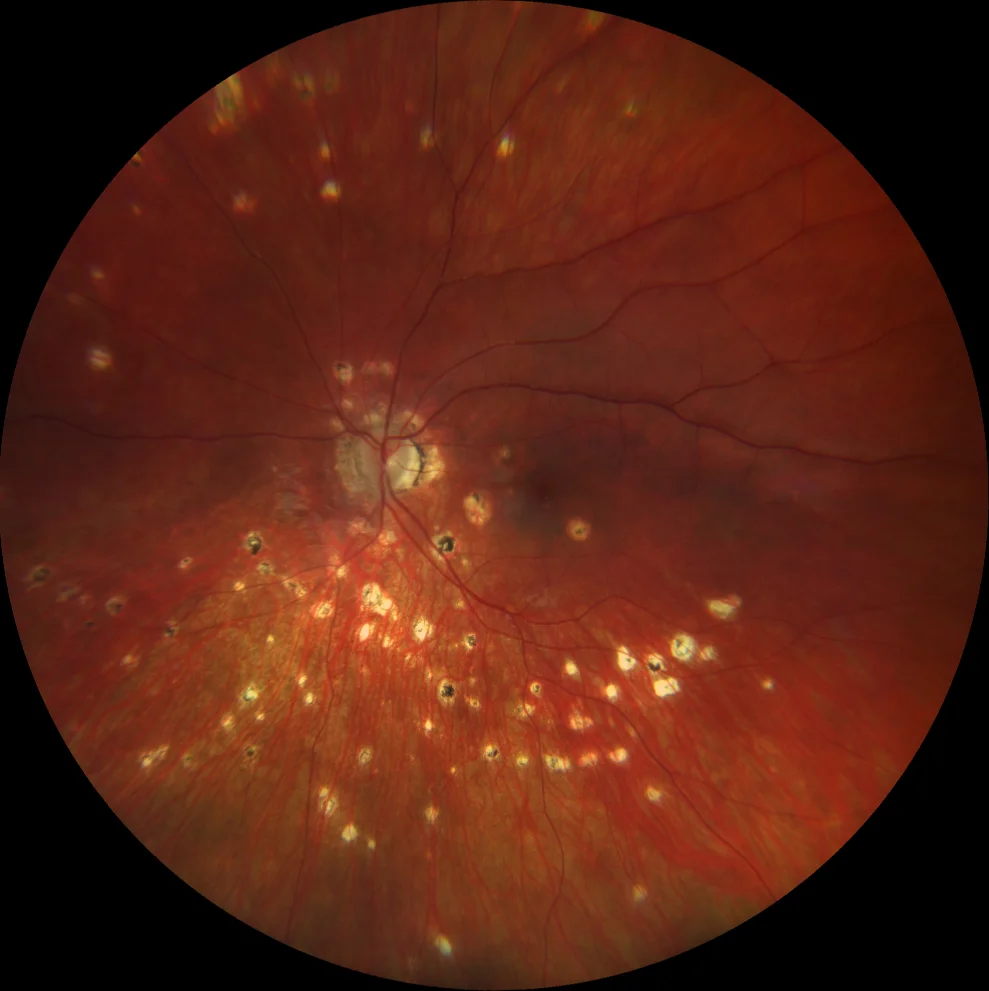
Rétinographie (Clarus 700, Zeiss) : multiples lésions jaunâtres à l’aspect perforé, disséminées en périphérie, atrophie péripapillaire et deux lésions maculaires similaires aux lésions périphériques, mais avec un halo grisâtre.
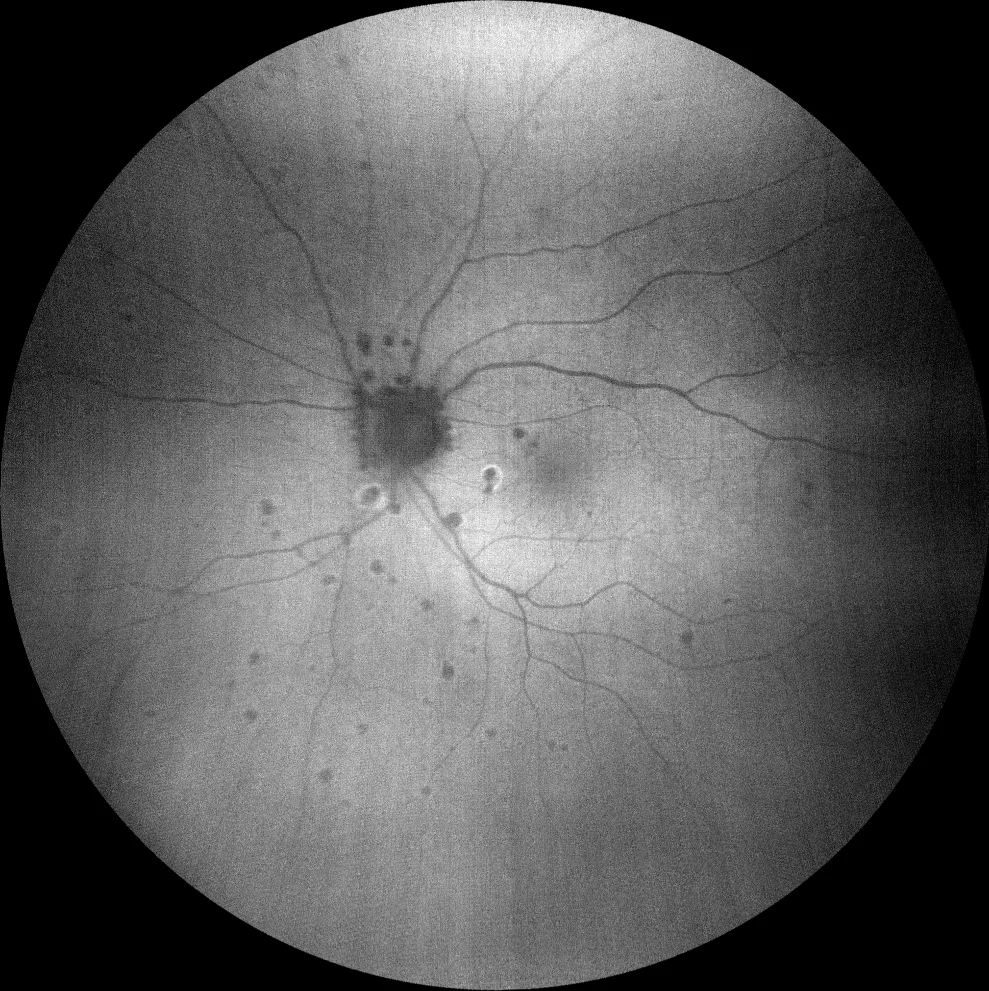
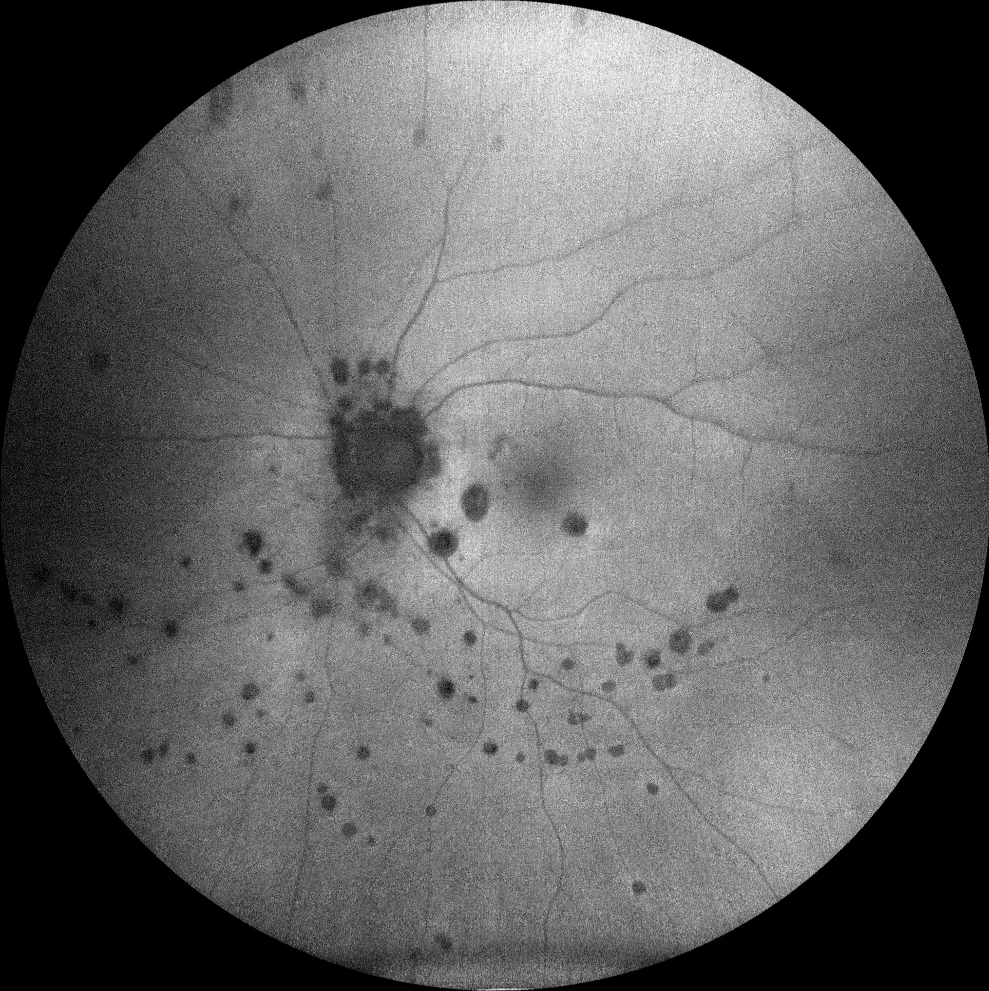
Autofluorescence verte (Clarus 700, Zeiss) : les lésions périphériques sont hypofluorescentes, révélant leur nature atrophique. Parmi les deux lésions maculaires, seule la lésion inférieure présente un halo d’hyperfluorescence. Une autre lésion, juxta-papillaire inférieure, présente également un halo d’hyperfluorescence.
Après 3 ans de suivi, on a observé que non seulement le nombre de lésions, mais aussi leur taille, avaient augmenté.
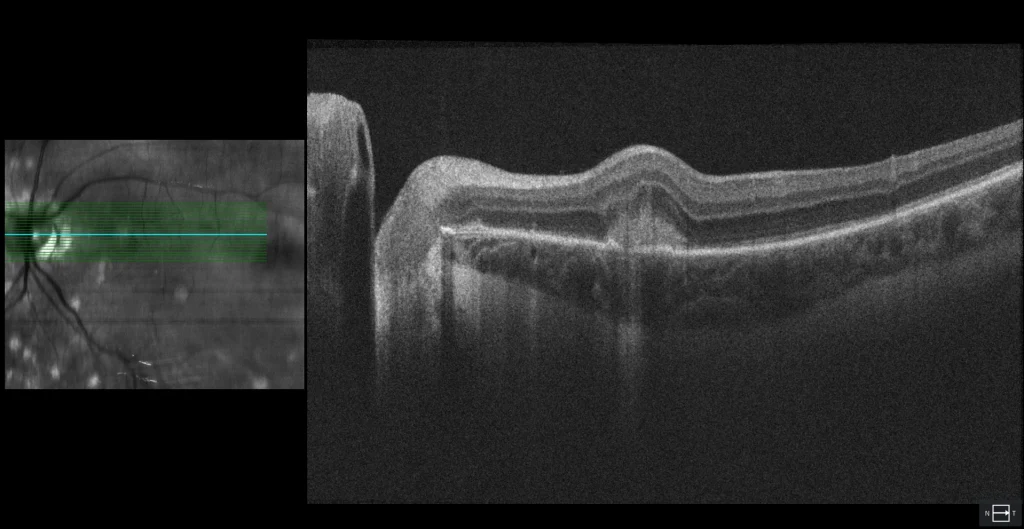
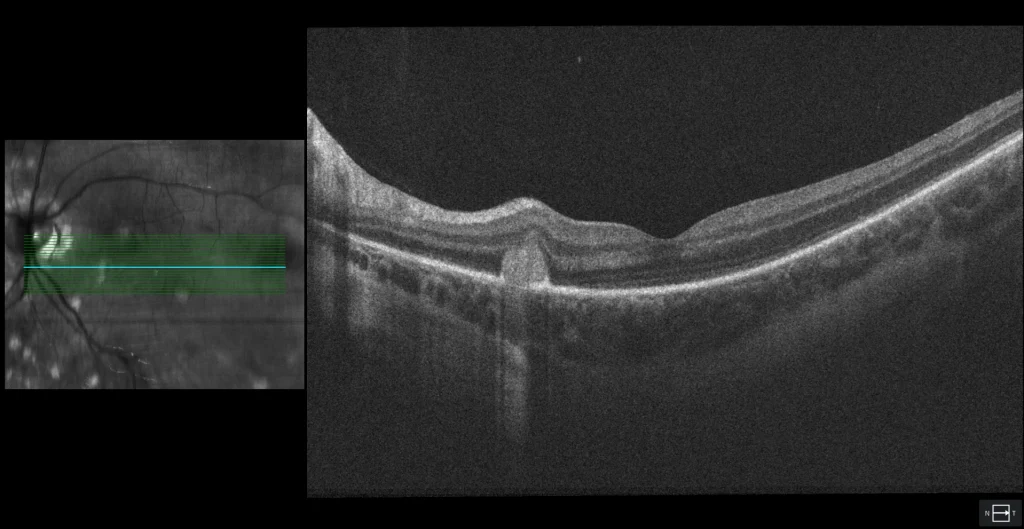
OCT (Cirrus 5000, Zeiss) : MHSR avec projections digitiformes vers la rétine interne, appelées signe de la fourche, suggérant une VNM inflammatoire
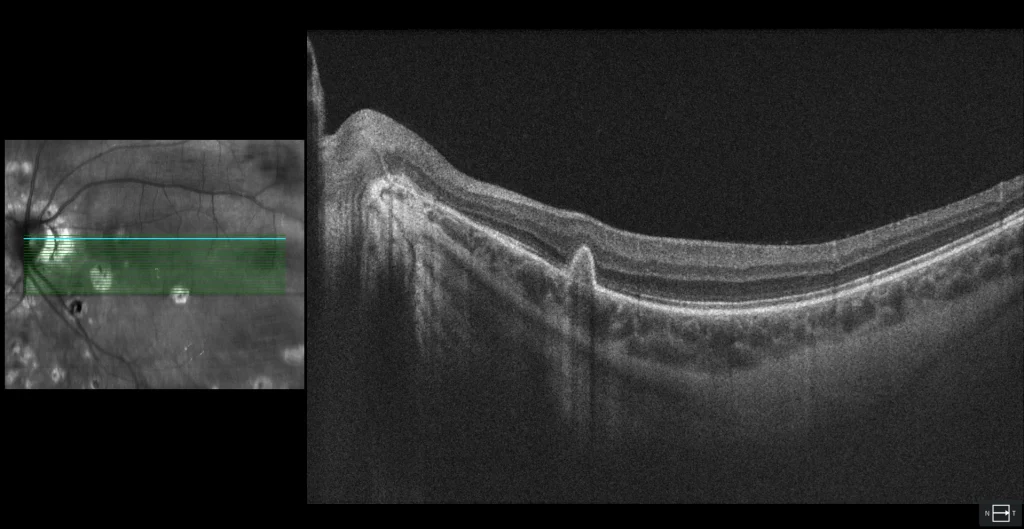
La lésion maculaire avec halo hyperAF apparaît comme une MHSR arrondie et bien délimitée, présentant une discontinuité au niveau de l'EPR, suggérant un foyer de choroïdite active.
Description
Une femme de 21 ans ayant des antécédents de myopie (équivalent sphérique -6,00 OU) présente des éclairs et une vision floue dans son œil gauche, ainsi que des maux de tête.
L’AV est OD 20/25 et OI 20/25.
L’examen du fond d’œil ne révèle aucun signe d’inflammation du segment antérieur ni de vitrite. Il met en évidence de multiples lésions arrondies, gris-jaunâtres, à bords nets, disséminées en périphérie, ainsi qu’une atrophie péripapillaire et deux lésions maculaires similaires aux lésions périphériques, mais entourées d’un halo grisâtre. Parmi ces lésions, la plus supérieure présente une hypoautofluorescence (hypoAF) (semblable aux autres lésions périphériques) et apparaît en OCT comme un matériel sous-rétinien hyperréflectif irrégulier (HRTM) avec des projections digitiformes dans la rétine interne, évoquant une néovascularisation maculaire inflammatoire (NVM). L’autre lésion maculaire avec halo est également hypoAF, mais avec un halo hyperautofluorescent (hyperAF) ; en OCT, elle apparaît comme un HRTM arrondi au niveau d’une discontinuité de l’épithélium pigmentaire rétinien (EPR), suggérant un foyer de choroïdite inflammatoire. Le diagnostic de choriorétinopathie ponctuée interne (CPI) est posé. Un traitement anti-angiogénique intravitréen et des corticostéroïdes oraux ont été recommandés, mais le patient les a refusés. Quatre mois plus tard, il a signalé une vision floue ; de la prednisone orale lui a été prescrite à la dose de 1 mg/kg/jour, mais il a interrompu le traitement. Après trois ans de suivi, le nombre de lésions en coup de poing avait augmenté, malgré l’absence de récidive des lésions inflammatoires et de la néovascularisation choroïdienne inflammatoire. Cette dernière était enveloppée par l’épithélium pigmentaire rétinien.