Choroïdopathie séreuse centrale (CSC)
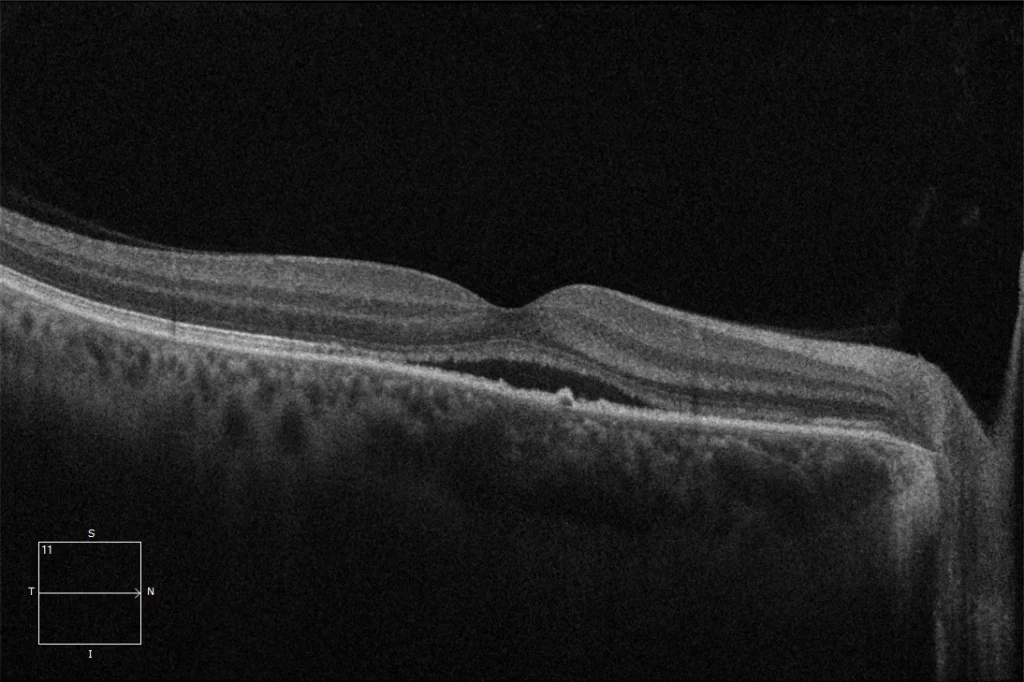
(A) OCT maculaire 6 mois avant PDT OD : Phase aiguë de récidive avec présence de liquide sous-rétinien hyporéflectif (LSR). On observe une choroïde présentant des caractéristiques de pachychoroïde, épaissie dans la zone nasale à la fovéa. Une petite irrégularité de l’épithélium pigmentaire rétinien est également visible. La coupe 2, réalisée dans la zone inférieure à la fovéa, montre un décollement de l’épithélium pigmentaire rétinien (DPR) correspondant au point de fuite.
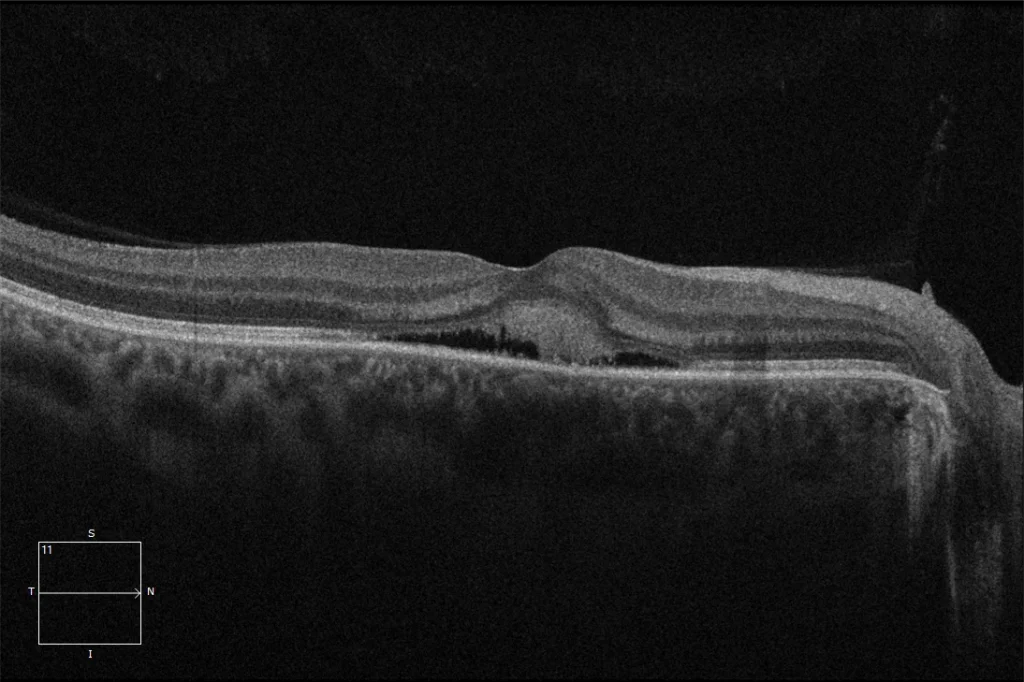
(B) OCT maculaire 1 mois avant TFD OD : L’OCT montre un FSR associé à un matériel hyperréflectif correspondant généralement à du matériel fibrinoïde, associé à la chronicité et à un pronostic fonctionnel plus défavorable. Un allongement des segments externes des photorécepteurs est également visible.
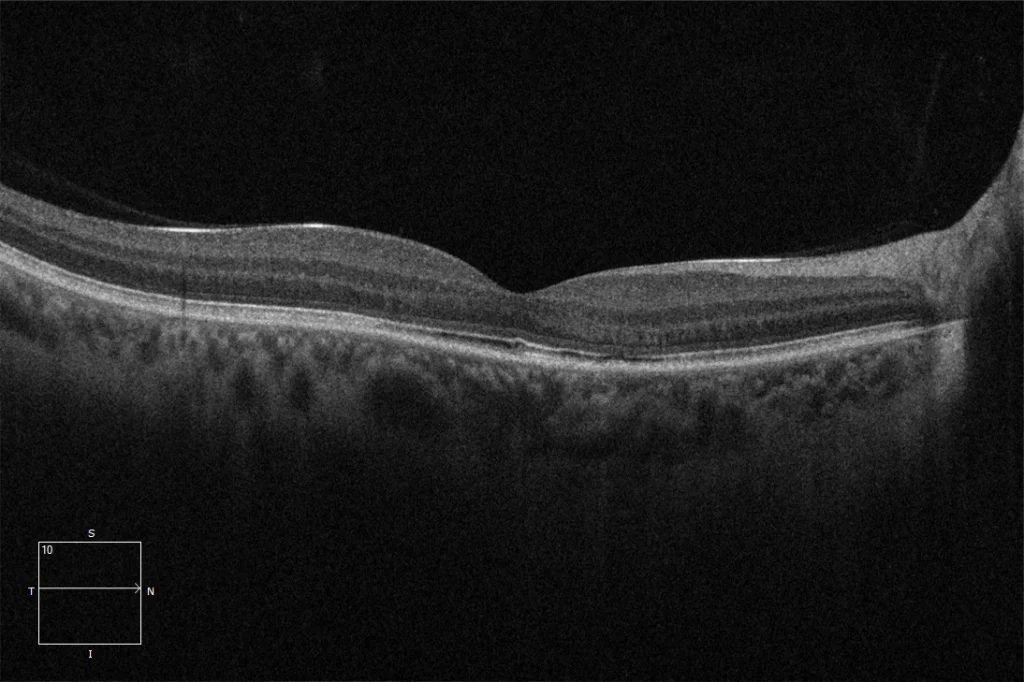
(C) OCT maculaire 2 mois après TFD OD : Résorption du RSF, avec une légère irrégularité de l'EPR (malgré le mauvais pronostic, le patient a récupéré une vision de 2 unités après TFD à faible fluence)
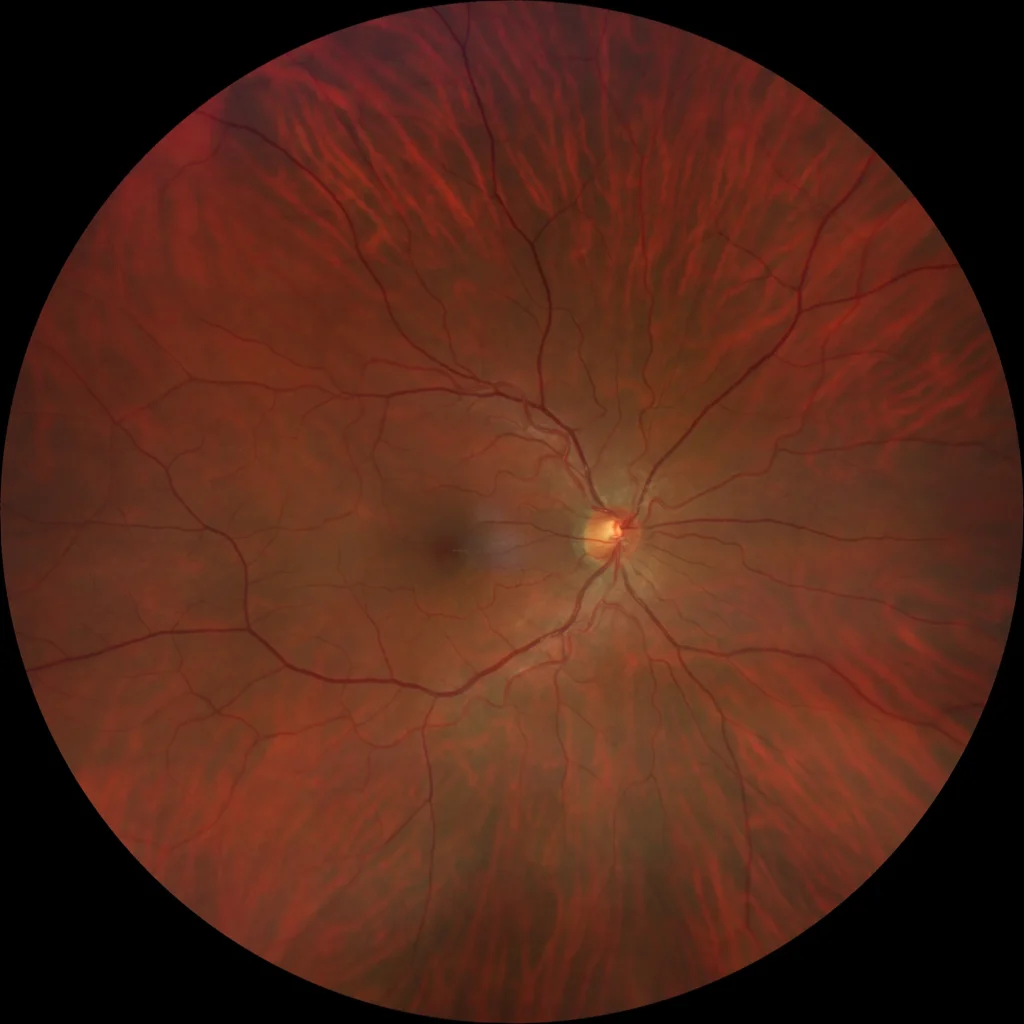
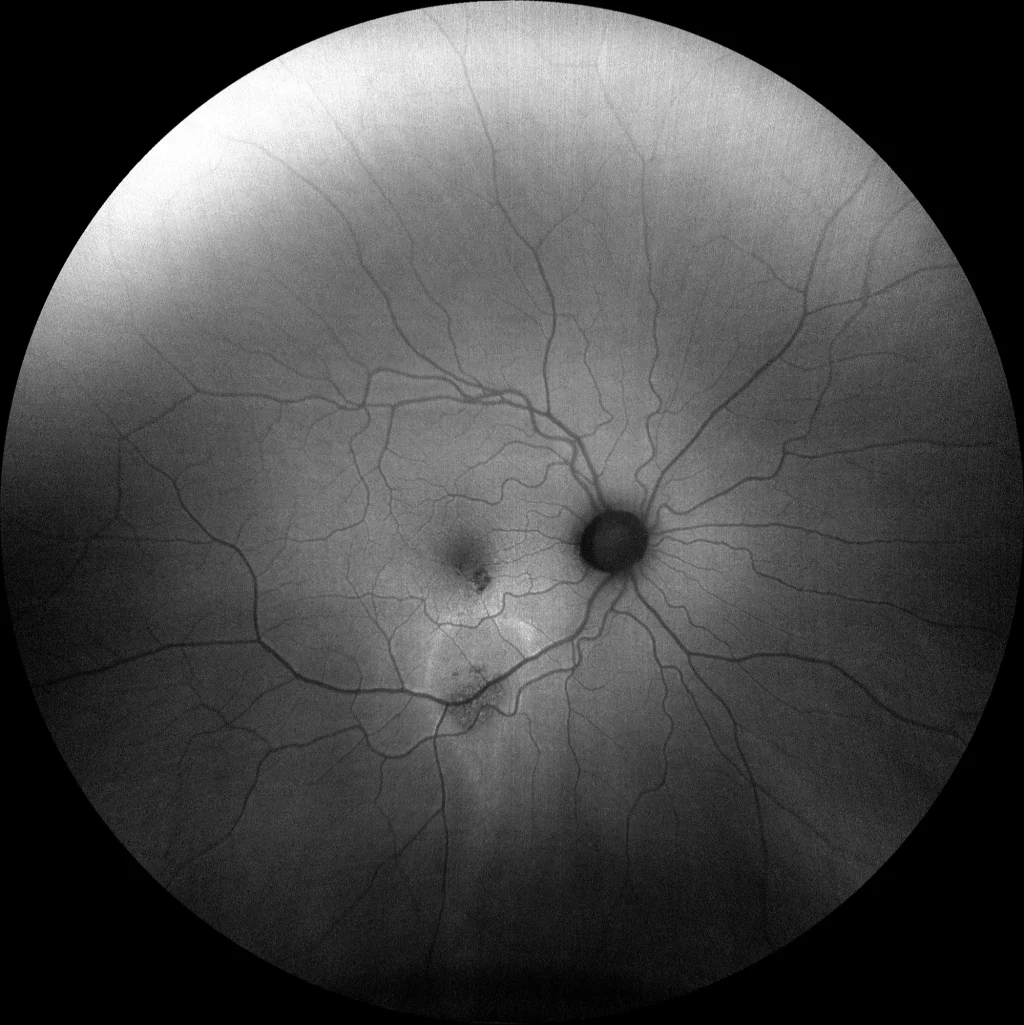
(D) OD : Altération pigmentaire maculaire minime. La rétinographie ne montre pas d’altérations évidentes de l’EPR. Dans ces cas, l’autofluorescence peut révéler des séquelles d’anciens épisodes d’activité en mettant en évidence des altérations de l’EPR dans les zones d’accumulation de liquide.
(E) OD : Lésion hypoautofluorescente juxtafovéale inférieure semblant correspondre au point de fuite (DEP). En dessous de la macula, on observe un motif hyperautofluorescent en « traînée » descendante (gravitationnelle), présentant une hyperautofluorescence plus marquée en périphérie et une zone d’hypo-hyperautofluorescence granuleuse en son centre. L’hyperautofluorescence plus prononcée en périphérie a été associée à l’accumulation de précipités et de segments externes de photorécepteurs, et les zones hypoautofluorescentes à des zones d’atrophie de l’épithélium pigmentaire rétinien (EPR).
Description
Choroïdopathie séreuse centrale (CSC). Le syndrome choroïdien-choroïdien (SCC) est une affection classée parmi les pachychoroïdopathies. Plus fréquent chez les hommes de 20 à 50 ans, il est généralement bilatéral et asymétrique, et son mécanisme causal exact reste mal connu. Il a toutefois été associé, entre autres, à la prise de stéroïdes endogènes et exogènes, à une personnalité de type A, au stress, à une infection à Helicobacter pylori et à l’apnée obstructive du sommeil. Concernant le mécanisme pathogénique, l’hypothèse d’une augmentation de la perméabilité vasculaire et de la pression hydrostatique choroïdienne est avancée. Cette augmentation pourrait entraîner un dysfonctionnement de l’épithélium pigmentaire rétinien (EPR), provoquant une accumulation de liquide dans l’espace sous-rétinien. La phase aiguë se manifeste donc typiquement par une accumulation de liquide sous-rétinien (décollement neurosensoriel) et, parfois, par un décollement de l’épithélium pigmentaire rétinien, conduisant à une baisse d’acuité visuelle et à des métamorphopsies. Cependant, la phase aiguë est généralement spontanément résolutive, avec résorption du liquide sous-rétinien et récupération de la vision chez la plupart des patients dans les 3 à 6 premiers mois. Néanmoins, 30 à 50 % des patients peuvent présenter des récidives au cours de la première année, et dans 15 à 20 % des cas, le liquide et les symptômes peuvent persister au-delà de 6 mois, conduisant au diagnostic de cataracte sous-rétinienne chronique (CSR). Lorsque l’affection devient chronique ou que des récidives multiples surviennent, des lésions des cellules de l’épithélium pigmentaire rétinien (EPR) et des photorécepteurs peuvent survenir, entraînant une déficience visuelle irréversible, voire le développement secondaire de néovascularisations. Le traitement de la phase aiguë consiste en une simple surveillance, la plupart des cas se résolvant spontanément. En cas de persistance du liquide, divers traitements aux résultats variables ont été décrits, notamment la photocoagulation au laser, la thérapie photodynamique (PDT), les anti-VEGF, les antagonistes des minéralocorticoïdes, etc.