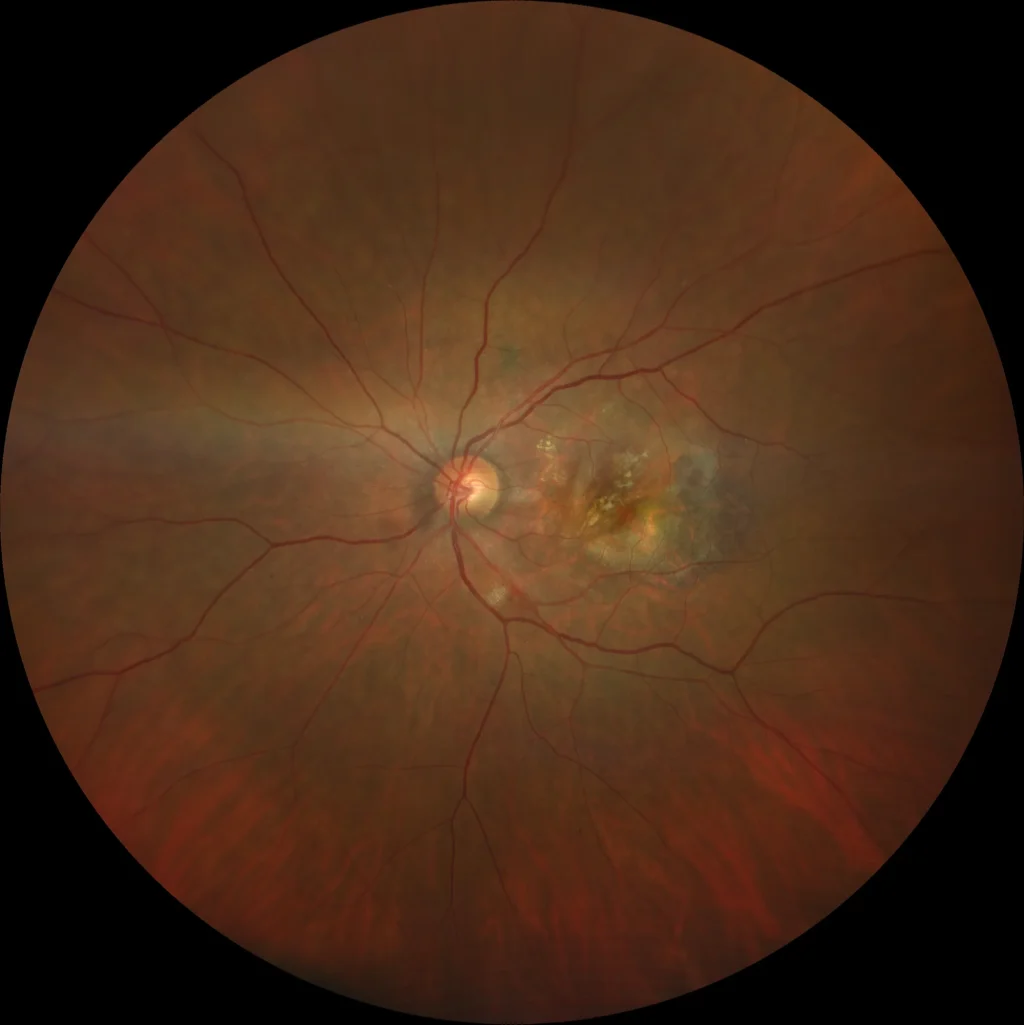
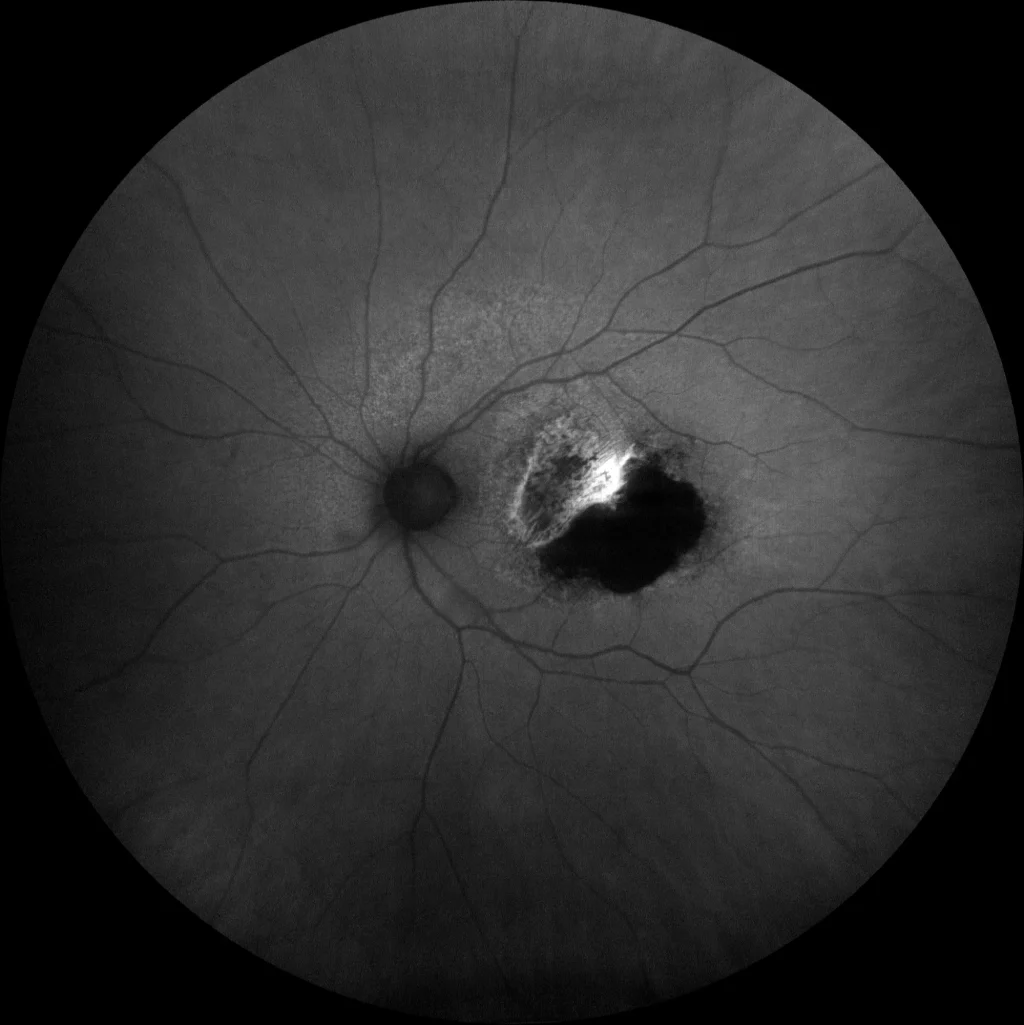
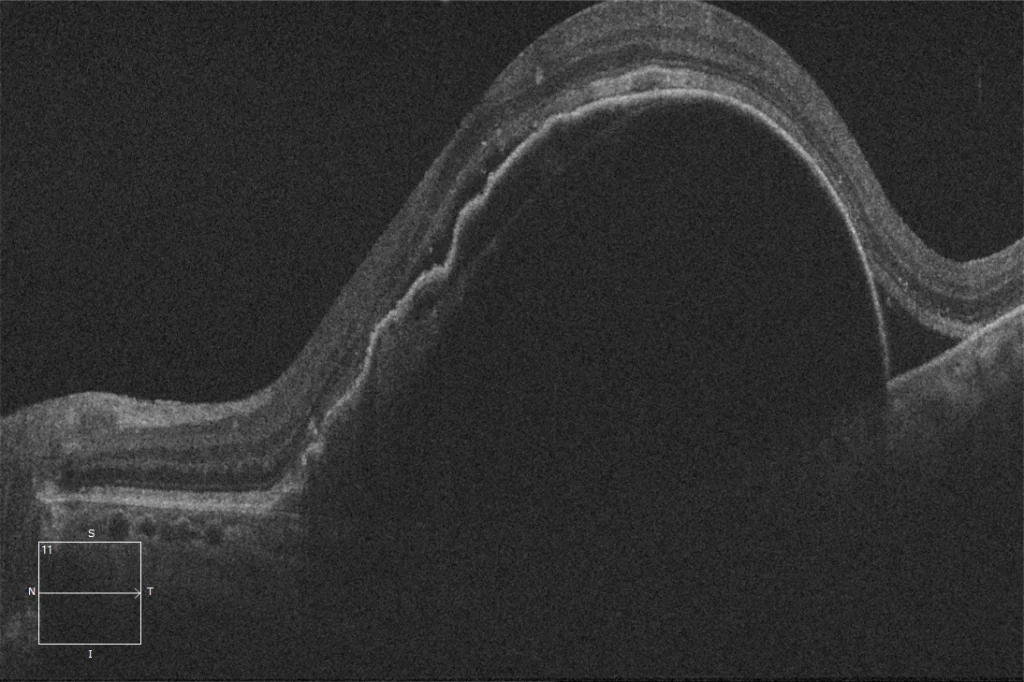
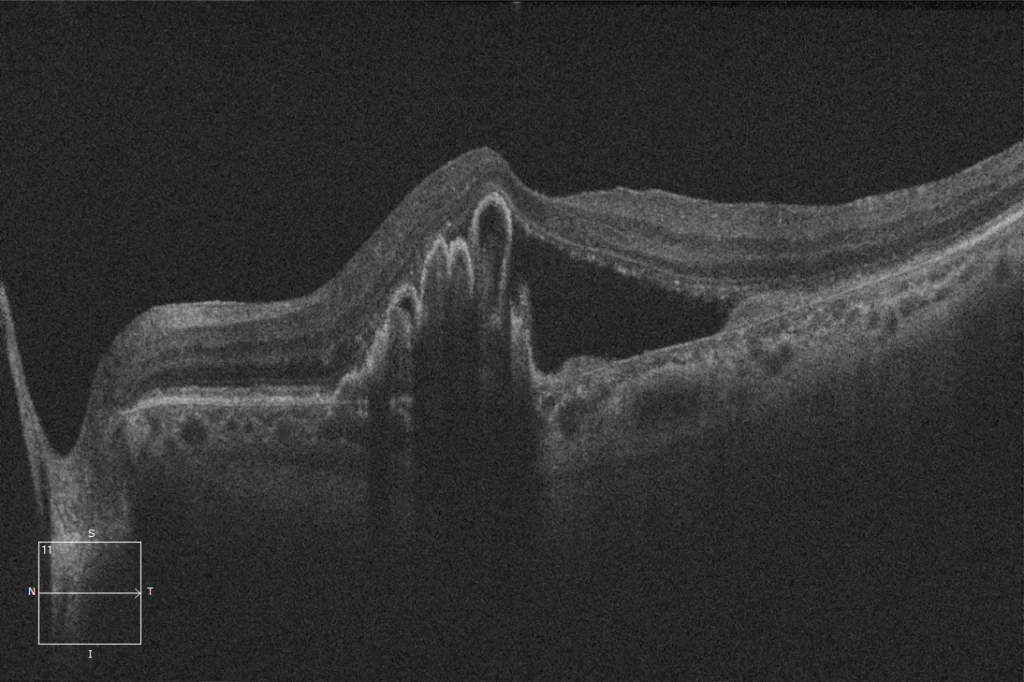
Déchirure de l’épithélium pigmentaire rétinien (EPR)
(A)OI : DMLA néovasculaire avec déchirure de l’EPR. La zone temporale à la lésion, atteignant la fovéa, est composée d’une zone d’EPR dénudée (plus foncée et laissant apparaître les vaisseaux choroïdiens), où l’EPR est absent car, suite à la déchirure, il s’est rétracté vers la région nasale. Dans la région nasale de la lésion, on observe l’EPR rétracté et replié, de couleur brun foncé. La traction de la membrane néovasculaire sur l’un des bords du décollement de l’épithélium pigmentaire (DEP) provoque la déchirure, la rétraction et le repli de l’EPR vers le côté controlatéral.
• Autofluorescence (Clarus500, Zeiss) : (B) OE : Une hypoautofluorescence absolue est observée dans la zone de RPE dénudée (zone temporale de la lésion) en raison de l’absence de cellules RPE dans cette zone. À la limite nasale de l’hypoautofluorescence, une hyperautofluorescence apparaît, due à une augmentation du volume de RPE dans cette zone, celui-ci étant rétracté et replié sur lui-même.
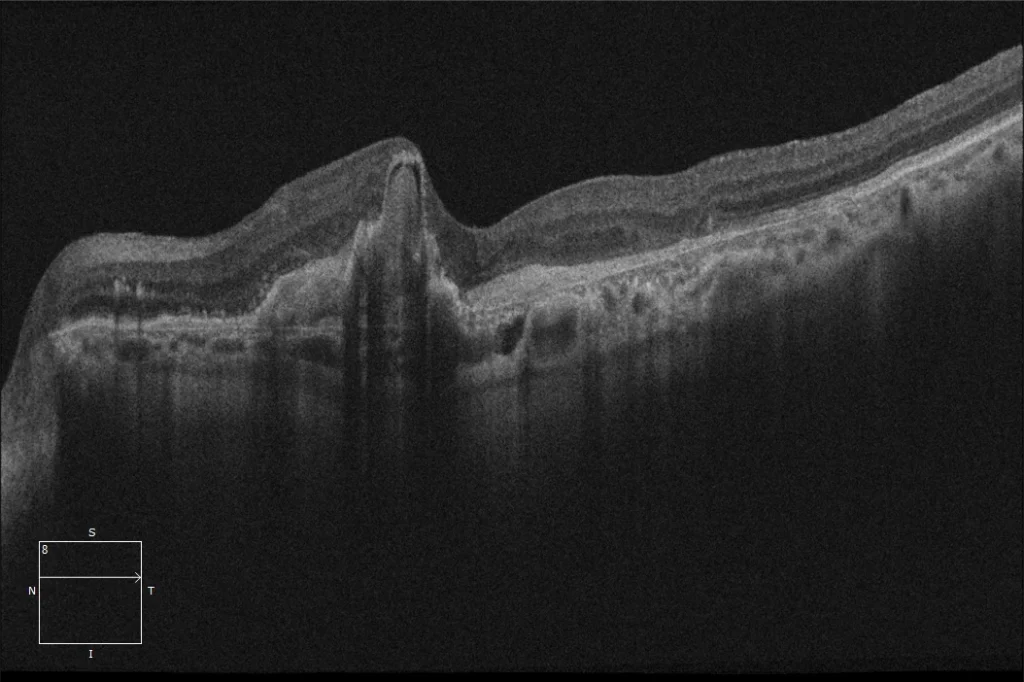
(C) OCT maculaire avant déchirure de l'EPR à l'œil gauche : décollement de l'EPR avec des caractéristiques de haut risque (déchirure haute et large, ondulations de l'EPR, membrane de Bruch arquée) et présence de liquide sous-rétinien. Une lésion hyperréflective adhérant à la face postérieure de l'EPR est visible, correspondant probablement à la membrane néovasculaire.
(D) OCT maculaire post-déchirure OI : L'image montre une absence d'EPR dans le secteur temporal de la lésion affectant la fovéa, avec l'EPR complètement rétracté et plié dans la partie nasale.
Description
La déchirure de l’épithélium pigmentaire rétinien (EPR) est une rupture de la monocouche de l’EPR qui survient dans le contexte d’un décollement de l’épithélium pigmentaire (DEP), généralement associé à la présence d’une membrane néovasculaire de type 1. L’hypothèse principale est que cette membrane néovasculaire est fixée à la face postérieure de l’EPR sous le DEP et que, lors de sa contraction, elle exerce une traction sur l’EPR au niveau d’un des bords du DEP, provoquant sa rupture et sa rétraction. Bien que ce phénomène puisse survenir spontanément, un traitement par agents anti-angiogéniques augmente le risque de 17 à 21 % en favorisant cette contraction membranaire. Les DEP se caractérisent notamment par un diamètre supérieur à 5 mm et une hauteur importante.> À 550 microns, les ondulations/irrégularités de l’EPR, la déformation de la membrane de Bruch en pont suspendu ou un anneau hyperfluorescent sont considérés comme des facteurs de risque de cette pathologie. En leur présence, le traitement recommandé consiste à poursuivre la thérapie anti-angiogénique tant que persiste l’activité néovasculaire.