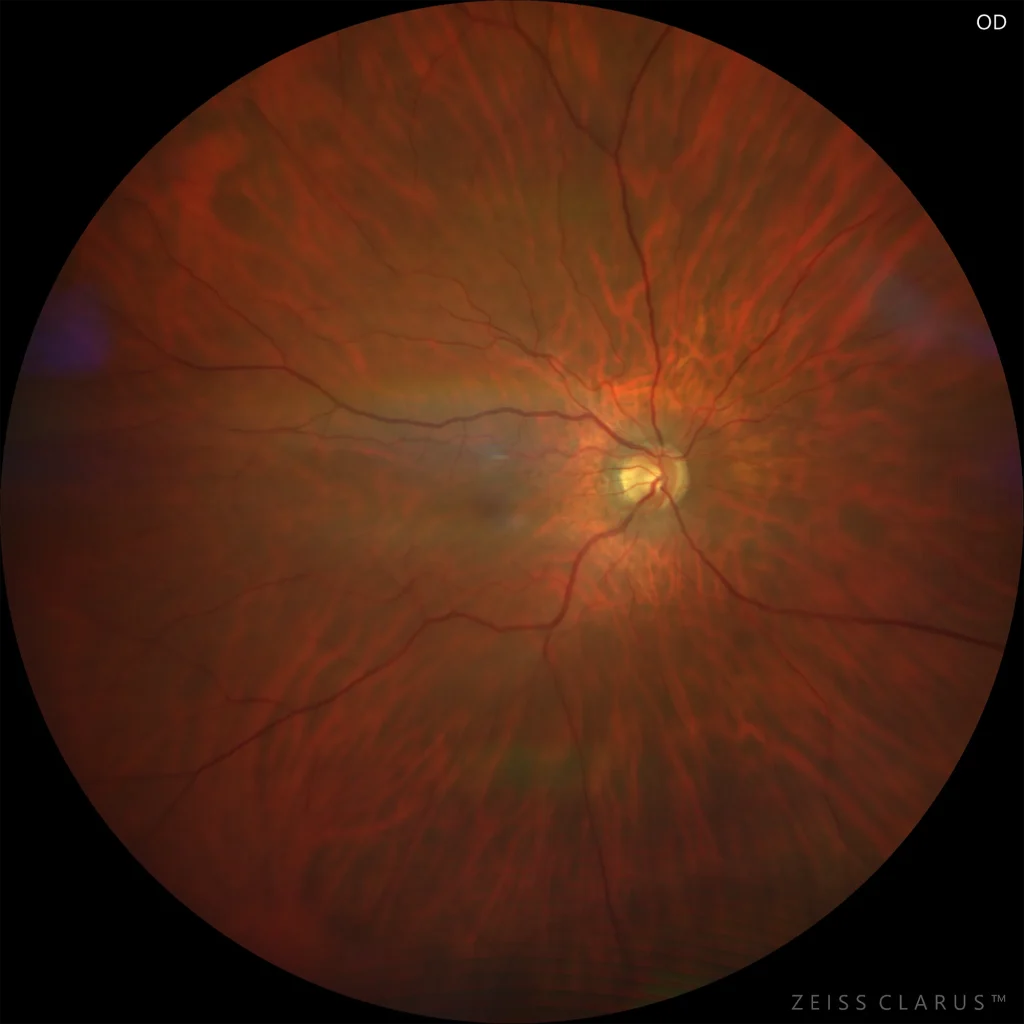
Maculopathie paracentrale aiguë moyenne
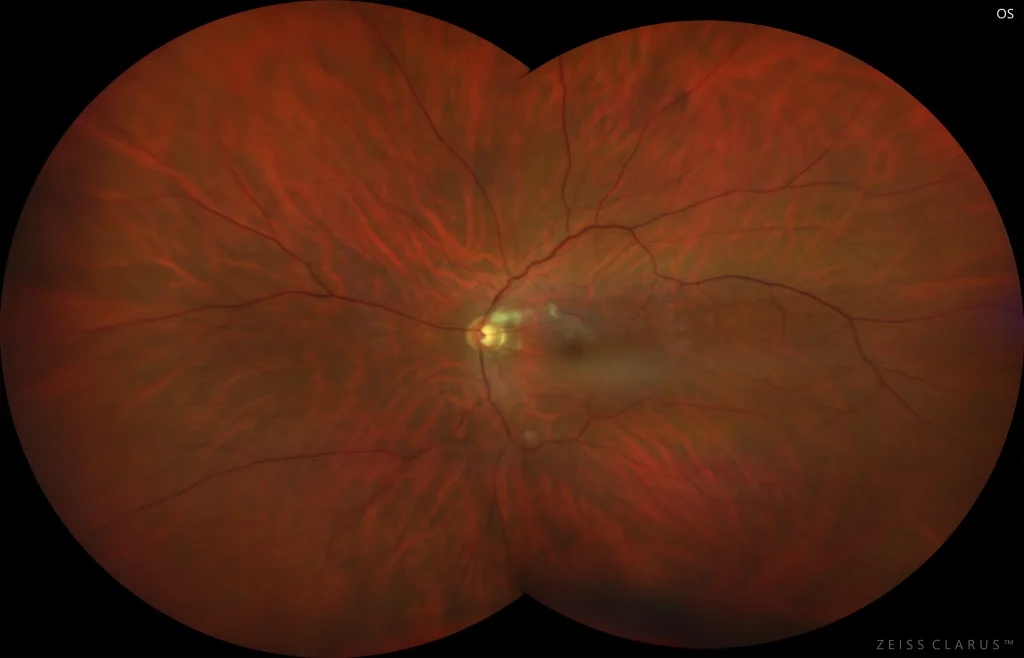
Figure 2. Rétinographie couleur de l'œil gauche montrant la présence de lésions blanchâtres profondes dans le faisceau papillomaculaire, concordantes avec la zone ischémique.
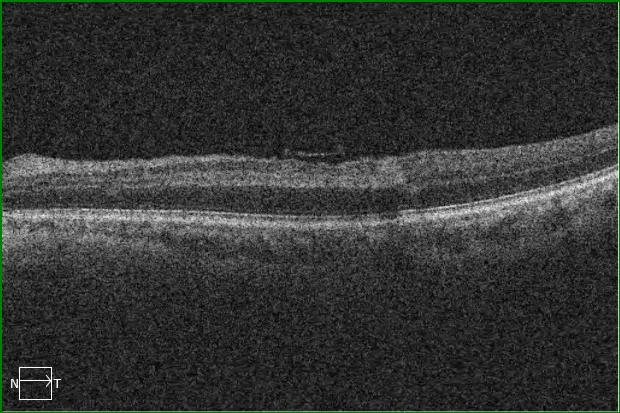
Figure 3. Tomographie par cohérence optique de la macula de l'œil gauche. Bande hyperréflective juxtamaculaire supérieure dans la couche nucléaire interne, évocatrice d'une PAMM.
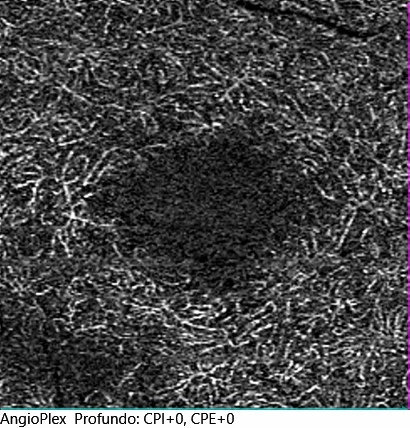
Figures 4 et 4'. Angio-OCT des yeux droit et gauche du plexus profond. Une ischémie isolée du plexus capillaire profond juxtafovéal supérieur est observée dans l'œil gauche, correspondant à la zone affectée sur l'OCT maculaire.
Description
La maculopathie médiale paracentrale aiguë (MPA) est une occlusion vasculaire ischémique de la rétine moyenne due à l’atteinte du plexus vasculaire profond. Ses principaux facteurs de risque sont la prise de contraceptifs oraux, les coagulopathies et tout facteur de risque cardiovasculaire (diabète, hypertension, etc.). Il est impératif de réaliser un bilan afin d’éliminer une cause embolique ; le diagnostic doit donc comprendre des examens d’imagerie, des explorations cardiologiques et vasculaires.
Le fond d’œil peut être normal ou présenter des lésions blanchâtres profondes aux contours mal définis, pouvant être confondues avec des exsudats cotonneux. La tomographie par cohérence optique (OCT) de la macula révèle typiquement une lésion hyperéchogène dans les couches moyennes (couche nucléaire interne et jonction entre les couches plexiforme externe et nucléaire interne). Elle se manifeste généralement par l’apparition clinique d’un scotome central ou paracentral.
L’ischémie du plexus vasculaire profond peut être détectée objectivement par angiographie OCT, et le scotome peut être évalué par un examen du champ visuel. Généralement, le pronostic est favorable et les scotomes diminuent de taille, même s’ils ne disparaissent souvent pas complètement en raison de lésions atrophiques persistantes des couches moyennes de la zone affectée.